心筋梗塞は「どれくらいの時間で命に関わるのか」と不安に感じている方も多いのではないでしょうか。

この記事では、発症からの危険な時間の目安や助かる可能性を高める行動、見逃してはいけない症状まで私の体験も交え、わかりやすく整理しています。
正しい知識を知ることで、いざという時に落ち着いて判断できるようになります。まずは大切なポイントから一緒に確認していきましょう。
この記事のポイント
① 心筋梗塞は発症から数十分〜数時間が命を左右する重要な時間帯
② 特に1〜2時間以内の対応が救命率と回復に大きく関わる
③ 胸の圧迫感や息苦しさなどの初期症状を見逃さないことが大切
④ 少しでも異変を感じたら迷わず受診・救急要請する意識が重要

筆者:癌サバイバーきのじー
2014:直腸ガン宣告〜、一時ストーマ閉鎖手術〜以後排便障害:狭心症心臓カテーテル手術、2025:肺がん転移と心筋梗塞。その昔はトランペッターとサラリーマン。※AIが執筆をサポートしています。
★<詳しいプロフはこちら>
鮮度にこだわった国産天然魚のみを使用!
採れたて-30℃で瞬間凍結!
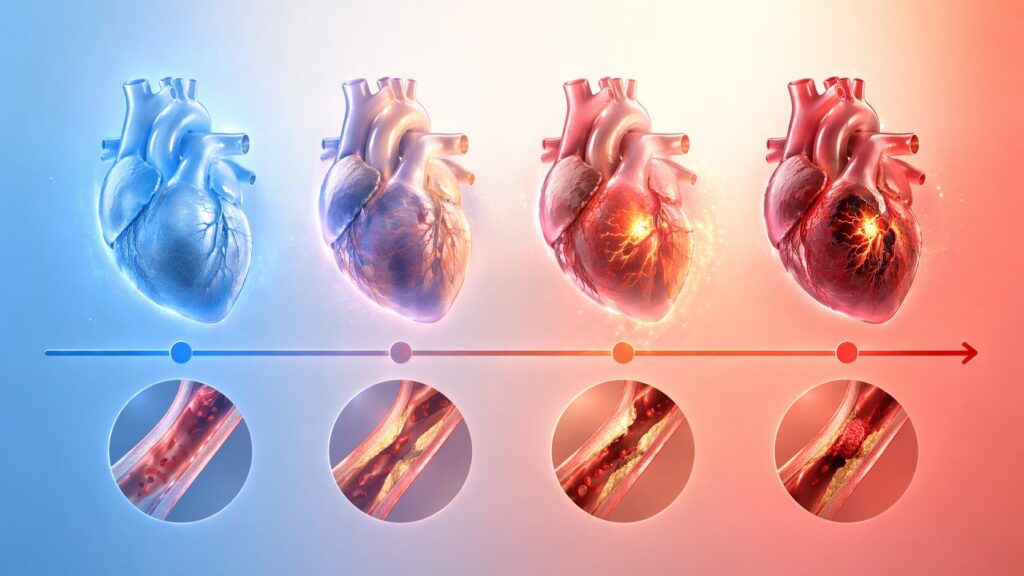
心筋梗塞で死亡するまでの時間はどれくらい?まず知っておきたい基本

心筋梗塞という言葉を聞くと、
「どれくらいの時間で命に関わるのか…」
と不安になる方も多いのではないでしょうか。
実際、私自身も主治医から注意を受けている立場として、この“時間”の感覚はとても気になるところです。
結論からお伝えすると、心筋梗塞は発症から数十分〜数時間が命を左右する重要な時間帯とされています。

ただし、状況によって大きく変わるため、正しい理解が大切です。
心筋梗塞はなぜ短時間で命に関わるのか
心筋梗塞は、心臓の血管(冠動脈)が詰まることで起こります。血液が流れなくなると、心臓の筋肉(心筋)が酸素不足に陥り、次第に壊死(えし)していきます。
この流れをシンプルに整理すると、以下のようになります。
- 血管が詰まる
- 心筋に酸素が届かなくなる
- 数十分でダメージが進行
- 放置すると心臓の機能が停止する
特に怖いのが、「見た目は意識があるのに、内部では急速に状態が悪化している」ケースです。突然の心停止や重篤な不整脈が起きると、発症から短時間で命に関わる可能性があります。
死亡リスクが高まる「時間の目安」とは
では、実際にどのくらいの時間が危険なのでしょうか。一般的な目安としては、以下のように考えられています。
| 経過時間 | 状態の目安 |
|---|---|
| 発症〜30分 | 致死性不整脈が起こりやすく、突然死のリスクが高い |
| 30分〜1時間 | 心筋のダメージが急速に進行する重要な時間帯 |
| 1〜3時間 | 治療開始で救命率が大きく変わる分岐点 |
| 3時間以上 | 壊死が進み、後遺症や重症化のリスクが高まる |
特に重要なのは、最初の1時間以内です。この時間帯に適切な対応ができるかどうかで、その後の回復や生存率が大きく変わるといわれています。
ただし、これはあくまで目安であり、
といった条件によって、結果は大きく変わります。
ミニまとめ
・心筋梗塞は「数十分〜数時間」が命を左右する病気
・特に発症直後〜1時間は突然死のリスクが高い
・早く気づいて行動することが何より重要
「思ったより時間がない…」と感じた方もいるかもしれませんが、裏を返せば早く気づけば助かる可能性が十分あるということでもあります。
次は、もう少し具体的に「発症から何分・何時間でどう変化するのか」を詳しく見ていきましょう。
発症からの時間経過|何分・何時間で危険になるのか
心筋梗塞は「時間との勝負」とよく言われますが、実際にはどのタイミングでどのような変化が起きているのでしょうか。
ここを具体的に知っておくと、「今すぐ動くべきか」の判断がしやすくなります。

結論としては、発症直後からすでに危険は始まっており、時間が経つほど回復のチャンスは少しずつ減っていくと考えてください。
発症直後〜30分の状態
発症してすぐの時間帯は、一見すると「まだ大丈夫そう」と感じることもあります。しかし実際には、この段階からすでに心臓は強いストレスを受けています。
特に注意すべきポイントは以下です。
この時間帯で最も怖いのが、致死性不整脈(心室細動など)による突然死です。症状が軽く見えても、突然意識を失うケースもあるため、「様子を見る」という判断がリスクになることもあります。

1時間以内が「最も危険」といわれる理由
発症から1時間以内は、医学的にも「非常に重要な時間帯」とされています。理由は大きく2つあります。
・急変リスクがピークに達する
・心筋のダメージが急速に進行する
つまりこの段階は、「命を守れるかどうか」と「どれだけ心臓機能を残せるか」の分かれ道になります。
数時間後以降でも油断できないケース
「1時間を過ぎたからもう大丈夫」と思いたいところですが、そう単純ではありません。むしろ、数時間後も別のリスクが続きます。
- 心筋の壊死が広がる
- 心不全(心臓のポンプ機能低下)が進行
- 合併症(心破裂など)のリスクが上がる
また、痛みが一時的に落ち着くケースもあり、それが「回復した」と誤解されることもあります。しかし実際は、
👉 痛みが軽くなった=治った
ではなく
👉 神経が麻痺して痛みを感じにくくなった可能性
というケースもあるため、注意が必要です。
ミニまとめ
・発症直後からすでに危険は始まっている
・特に1時間以内は急変・突然死のリスクが高い
・数時間経過後も重症化や合併症のリスクが続く
時間の経過とともに状況は変わりますが、一貫して言えるのは「早く行動するほど助かる可能性が高い」ということです。
次は、なぜ心筋梗塞で突然命に関わるのか、その“仕組み”をもう少し分かりやすく解説していきます。
鮮度にこだわった国産天然魚のみを使用!
採れたて-30℃で瞬間凍結!
突然死の原因は?心筋梗塞で命を落とすメカニズム

ここまで時間の経過について見てきましたが、
「なぜこんなに急激に命に関わるのか?」
と疑問に感じる方もいると思います。心筋梗塞が怖い理由は、単に血管が詰まるだけでなく、心臓そのものの“働き”が一気に崩れてしまう点にあります。

仕組みを知ることで、危険なサインへの理解も深まります。
致死性不整脈とは何か
心筋梗塞による突然死の大きな原因のひとつが、「致死性不整脈」です。これは、心臓のリズムが大きく乱れ、血液を送り出せなくなる状態を指します。
特に代表的なのが以下の2つです。
これらが起こると、
という流れになります。
● なぜ不整脈が起きるのか
心筋がダメージを受けると、電気信号の伝わり方が乱れます。すると、心臓の拍動がバラバラになり、正常にポンプとして働けなくなるのです。
👉 つまり、「血管の詰まり」だけでなく「電気の異常」も命に直結するポイントです。
心臓のポンプ機能が止まる流れ
もうひとつの重要なメカニズムが、「心臓のポンプ機能の低下」です。これは、心筋そのものが壊れてしまうことで起こります。
流れを整理すると以下のようになります。
この状態が進むと、
といった重篤な状態に進行します。
補足:2つの危険は同時に起こることもある
心筋梗塞では、
- 不整脈による突然死
- ポンプ機能の低下によるショック
この2つが同時に、または連続して起こることも珍しくありません。
そのため、「痛みがあるだけだから大丈夫」とは言い切れず、状態は一気に悪化する可能性があります。
ミニまとめ
・突然死の主な原因は「致死性不整脈」
・心筋のダメージによりポンプ機能も低下する
・2つの異常が重なることで急激に命に関わる
こうした仕組みを知っておくと、「ただの胸の痛みではないかもしれない」と早く気づくきっかけになります。
次は、助かる確率を左右するといわれる「ゴールデンタイム」について、もう少し具体的に見ていきましょう。
助かる確率を左右する「ゴールデンタイム」とは

ここまで読んで、
「どれくらい早く対応すれば助かるのか?」
と気になっている方も多いと思います。心筋梗塞には、一般的に**“ゴールデンタイム”と呼ばれる重要な時間帯**があります。

結論からお伝えすると、発症からできるだけ早く、遅くとも数時間以内に治療を受けることが生存率と回復に大きく関わるとされています。
救命率が高まる時間の目安
心筋梗塞では、血管の詰まりを早く解除できるほど、心筋のダメージを抑えやすくなります。そのため、時間ごとの目安を知っておくことが大切です。
| 時間の目安 | 状態と対応のポイント |
|---|---|
| 発症〜1時間 | 突然死リスクが高いが、早期対応で救命率が大きく向上 |
| 〜2時間以内 | 心筋の壊死を最小限に抑えられる可能性が高い |
| 〜6時間以内 | 治療により機能回復が期待できる重要な時間帯 |
| 6時間以降 | 壊死が進行し、後遺症や重症化のリスクが増加 |
特に「2時間以内」は重要視されることが多く、医療現場でもこの時間内に治療を開始できるかがひとつの目安になります。
● なぜ早さが重要なのか
血流が止まっている時間が長いほど、心筋は回復できない状態に近づいていきます。つまり、
👉 時間が短いほど助かりやすく
👉 時間が長いほどダメージが残りやすい
というシンプルな関係です。
早期治療でどこまで回復できるのか
では、早く治療すればどこまで回復できるのでしょうか。これは個人差がありますが、一般的には以下のように考えられています。
● 早期治療のメリット
一方で、対応が遅れると、
といった影響が出ることもあります。
補足:治療内容も時間と深く関係している
心筋梗塞の治療では、主に以下のような方法が取られます。
- カテーテル治療(詰まった血管を広げる)
- 薬物療法(血栓を溶かすなど)
これらは、早く行うほど効果が出やすいとされています。特にカテーテル治療は、時間との相性が非常に大きい治療です。
ミニまとめ
・心筋梗塞には「ゴールデンタイム」が存在する
・特に2時間以内の対応が回復に大きく影響
・早期治療で後遺症や重症化を防げる可能性がある
「すぐ動けば助かる可能性がある」というのは、とても大切なポイントです。逆に言えば、迷っている時間がリスクになることもあります。
次は、「どんな症状が出たら危険なのか」見逃してはいけないサインについて詳しく解説していきます。
鮮度にこだわった国産天然魚のみを使用!
採れたて-30℃で瞬間凍結!
見逃してはいけない初期症状と前兆サイン

心筋梗塞は「突然起こる」と思われがちですが、実は体がサインを出していることも少なくありません。ただし、そのサインが分かりにくいために見逃されてしまうケースもあります。

ここでは、早期に気づくために知っておきたい症状の特徴を整理していきます。
典型的な胸の痛み・圧迫感
まず最もよく知られているのが、胸の中央付近に起こる強い痛みや圧迫感です。ただし、「ズキズキする痛み」というよりは、以下のような感覚で表現されることが多いです。
さらに、次のような特徴がある場合は注意が必要です。
● 痛みの広がり方
※私の場合は上記+大量の脂汗、胃がムカムカして嘔吐しそうな感覚、苦しくて横に寝てられないので立っていたほうがラク、そんな症状でした。
● 持続時間
- 数分以上続く(5〜15分以上)
- 安静にしても完全には消えない
このような症状がある場合、「様子を見る」のではなく、早めの受診を検討することが重要です。
見逃されやすい非典型症状(女性・高齢者)
一方で、すべての人に典型的な胸痛が出るとは限りません。特に女性や高齢者、糖尿病のある方では、**わかりにくい症状(非典型症状)**が出ることがあります。
● よくある非典型症状
こうした症状は「疲れ」「胃の不調」と思われがちですが、実は心臓からのサインである可能性もあります。
補足:前兆として現れるケースもある
心筋梗塞の前段階として、「狭心症」と呼ばれる状態があります。これは血管が一時的に狭くなることで起こり、以下のような特徴があります。
この段階で適切に対応できれば、心筋梗塞の発症を防げる可能性もあります。
ミニまとめ
・胸の圧迫感や締めつけは代表的なサイン
・痛みが腕やあごに広がる場合は要注意
・息切れや吐き気など非典型症状にも注意が必要
「これくらいなら大丈夫」と思ってしまう気持ちもよく分かりますが、心筋梗塞は“早く気づけるかどうか”がとても重要です。
次は、実際に症状が出たときにどう行動すべきか、救急車を呼ぶ判断の目安について解説していきます。
発症時にやるべき行動|救急車を呼ぶ判断基準

心筋梗塞は「時間との勝負」とお伝えしてきましたが、実際に症状が出たときにどう行動するかで、その後の結果が大きく変わります。
ここでは、迷いやすい
「救急車を呼ぶべきかどうか」の判断基準と、取るべき行動
を整理していきます。

結論としては、少しでも疑いがあれば迷わず119番が基本です。
すぐ119番すべき症状とは
以下のような症状がある場合は、様子を見ずに救急要請を検討してください。
● 強く疑われる症状
● 緊急性が高いサイン
こうした症状は、心筋梗塞に限らず命に関わる状態の可能性があります。「違ったらどうしよう」と遠慮する必要はありません。
自分や家族ができる応急対応
救急車を待つ間にも、できる対応があります。ただし無理はせず、安全を優先してください。
● 基本の対応
● 可能であれば
※ニトロは私の場合携帯必需品です。ただし、症状により効かないこともありました(それ自体かなり緊急性があるヤバさですね)。
● やってはいけないこと
補足:迷ったときの考え方
判断に迷ったときは、次のシンプルな基準で考えてみてください。
👉 1つでも当てはまれば、早めの相談・受診が安心です。
ミニまとめ
・心筋梗塞が疑われたら迷わず119番が基本
・胸の圧迫感や息苦しさは重要なサイン
・救急車を待つ間は安静と安全確保が最優先
私自身もそうですが、「これくらいで呼んでいいのかな」と迷う気持ちはとてもよく分かります。ただ、心筋梗塞に関しては**“呼びすぎるくらいでちょうどいい”**という考え方が安心かもです。
次は、そもそも心筋梗塞になりやすい人の特徴や、日常でできる予防の考え方について見ていきましょう。
鮮度にこだわった国産天然魚のみを使用!
採れたて-30℃で瞬間凍結!
心筋梗塞のリスクを高める人の特徴と予防の考え方

ここまで読んで、「自分はどれくらいリスクがあるのか」と気になっている方も多いと思います。
心筋梗塞は突然起こるように見えて、実は日々の生活や体の状態が積み重なって発症するケースがほとんどです。

だからこそ、リスクを知り、できる範囲で整えていくことが予防につながる可能性があります。
生活習慣・持病との関係
心筋梗塞の主な原因は、血管の動脈硬化(血管が硬く・狭くなる状態)です。これを進めてしまう要因として、次のようなものが知られています。
● 主なリスク因子
さらに、
といった日常習慣も、じわじわとリスクを高める要因になります。
● 年齢や性別の影響
再発を防ぐためにできること
すでに狭心症や心筋梗塞のリスクを指摘されている方、または私のように注意を受けている方にとっては、「再発予防」も大きなテーマになります。
すべてを完璧にする必要はありませんが、以下のポイントを意識するだけでも違いが出る可能性があります。
● 食事の見直し
● 適度な運動
- 無理のない範囲でのウォーキング
- 日常生活の中で体を動かす習慣づくり
● 禁煙・節酒
● 医療との付き合い方
- 定期的な通院・検査
- 処方薬をきちんと継続する
- 気になる症状は早めに相談
補足:完璧を目指さなくても大丈夫
ここまで読むと、「全部やらないといけないの?」と感じるかもしれません。でも実際は、
👉 できることから少しずつ整える
👉 続けられる範囲で習慣にする
この考え方がとても大切です。
私自身も、体調や後遺症と向き合いながら日々試行錯誤していますが、「少し良くするだけでも意味がある」と感じています。
ミニまとめ
・心筋梗塞は生活習慣と深く関係している
・高血圧や糖尿病などの持病は重要なリスク因子
・無理のない範囲で習慣を整えることが予防につながる
不安をゼロにすることは難しいですが、「備えている」という安心感は大きな支えになります。
次は、日常生活の中でどのように備えていくと安心なのか、心構えや受診の考え方についてまとめていきます。
不安を減らすために知っておきたい「備え」と日常の意識

ここまで読んで、「もし自分に起きたら…」と不安を感じた方もいると思います。その気持ちはとても自然なものです。

ただ、心筋梗塞は“完全に防ぐ”ことが難しい一方で、日頃の備えや意識でリスクを下げたり、いざという時に落ち着いて行動できる可能性があります。
発症リスクがある人の心構え
まず大切なのは、「自分は関係ない」と思わないことです。特に、これまでお伝えしてきたようなリスク因子がある方は、少し意識を持つだけでも大きな違いにつながります。
※私が良い?反面教師です。誰が直腸がんや肺癌、狭心症~心筋梗塞になんかなるもんか!とたかをくくりナメ切ってましたが術後10年経っても、オムツパッド手放せず漏らしたり…それが現実です。
● 日常で意識しておきたいポイント
また、あらかじめ次のような準備をしておくと安心です。
● 事前にできる備え
👉 こうした準備があるだけで、いざという時の行動がスムーズになります。
医師との向き合い方と受診のタイミング
心筋梗塞のリスクを減らすうえで、「医療との距離感」もとても大切です。特に自己判断だけで済ませてしまうと、気づかないうちに状態が進んでしまうこともあります。
● 受診を検討したいタイミング
こうした変化は、狭心症などのサインである可能性もあるため、早めの相談が安心です。
● 医師と上手に付き合うコツ
補足:不安とうまく付き合うという視点
病気の話をすると、不安が大きくなってしまうこともありますよね。ただ、不安そのものが悪いわけではなく、
👉 不安があるからこそ早く気づける
👉 不安があるから備えられる
という面もあります。
「怖いから考えない」ではなく、「知っておくことで落ち着いて行動できる」状態を目指すことが、結果的に安心につながります。
ミニまとめ
・日常の小さな違和感に気づくことが大切
・事前の備えがいざという時の安心につながる
・医師との連携がリスク管理のポイント

(※くれぐれも救急車を躊躇・ためらってはいけません、むしろ即連絡してください。
鮮度にこだわった国産天然魚のみを使用!
採れたて-30℃で瞬間凍結!
総括とまとめ

🔵 心筋梗塞の「死亡時間」は数十分〜数時間が大きな分かれ目となることについて解説しました
🔵 本質的な悩みは「いつ危険になるのか分からない不安」であり、正しい時間感覚を知ることが安心につながります
🔵 特に発症から1〜2時間以内の行動が、命やその後の回復に大きく関わる重要なポイントです
🔵 日頃の生活習慣や早めの受診・備えによって、リスクを下げられる可能性がある点もお伝えしました
🔵 「少しでもおかしい」と感じたときに動けることが、未来の安心につながる一歩になります
鮮度にこだわった国産天然魚のみを使用!
採れたて-30℃で瞬間凍結!
※当サイトではアフィリエイト広告を利用しています