心筋梗塞や急性心不全と診断されたとき、「この2つは何が違うのだろう?」と戸惑った経験はありませんか。
実は、私自身も心筋梗塞を経験し、治療を受ける中で急性心不全という言葉に不安を感じてきました。
どちらも心臓の重大なトラブルである一方、意味や治療の考え方は異なります。

この記事では、急性心不全と心筋梗塞の違いをやさしく整理し、症状の見分け方や受診の目安まで解説します。
まずは正しく知ることから、一緒に安心への一歩を踏み出していきましょう。
この記事のポイント
① 急性心不全は「病名」ではなく、心臓の働きが急に低下した“状態”を指す
② 心筋梗塞は血管の詰まりによって心筋がダメージを受ける病気
③ 両者は原因・症状・検査・治療方針が大きく異なり、同時に起こることもある
④ 違いを知ることで不安が整理され、早めの受診や適切な判断につながる

筆者:癌サバイバーきのじー
2014:直腸ガン宣告〜、2016:一時ストーマ閉鎖手術〜以後排便障害で日々奮闘中、2022:狭心症心臓カテーテル手術、2025:肺がん転移と心筋梗塞。体はガタガタですがお酒と食べることは大好き。その昔トランペットとサラリーマンやってました。
★<詳しいプロフはこちら>
急性心不全と心筋梗塞、名前は似ているけれど何が違う?
▸どちらも「命に関わる心臓の病気」だが本質は異なる
▸混同されやすい理由とは?
▸ここで一度、全体像を整理すると
心臓の病気としてよく耳にする「急性心不全」と「心筋梗塞」。
どちらも命に関わる可能性があるため、不安になってしまいますよね。
実際、医療現場でも混同されやすく、患者さんやご家族から「同じ病気ではないのですか?」と聞かれることは少なくありません。

結論からお伝えすると、この2つは似ているようで、成り立ちも意味合いも異なる状態です。
違いを知っておくことで、必要以上に不安を抱えず、いざという時の判断にも役立つ可能性があります。
どちらも「命に関わる心臓のトラブル」だが本質は違う
まず大切なポイントは、
- 心筋梗塞は「病名」
- 急性心不全は「状態(症候群)」
という違いです。
整理すると、以下のように考えると理解しやすくなります。
- 心筋梗塞
→ 心臓の血管(冠動脈)が詰まり、心臓の筋肉がダメージを受ける病気 - 急性心不全
→ 何らかの原因で、心臓のポンプ機能が急激に低下した状態
つまり、心筋梗塞が引き金となって急性心不全を起こすこともあれば、別の原因で急性心不全になることもある、という関係性です。
混同されやすい理由とは?
急性心不全と心筋梗塞が混同されやすいのには、いくつか理由があります。
- 症状が似ている
息苦しさ、胸の違和感、冷や汗など共通点が多い - 同時に起こるケースがある
心筋梗塞の発症直後に急性心不全を合併することがある - メディアや日常会話での表現
「心臓が悪くなった」という一括りの言い方が多い

特に、救急搬送時などは「急性心不全の疑い」「心筋梗塞の可能性あり」と並行して説明されることもあり、余計に混乱しやすくなります。
ここで一度、全体像を整理すると
- 心筋梗塞
→ 原因:血管の詰まり
→ 主役:心臓の筋肉そのもの - 急性心不全
→ 原因:心臓の働きが追いつかない
→ 主役:全身への血液循環の低下
この違いを押さえておくだけでも、医師の説明が少し理解しやすくなり、不安の正体が見えやすくなります。
急性心不全とは?定義・原因・起こり方をやさしく整理
▸急性心不全は「心臓の働きが急に低下した状態」
▸急性心不全を引き起こす主な原因
▸急性心不全が「急」と言われる理由
「心不全」と聞くと、心臓が止まってしまう状態を想像される方も多いかもしれません。
ですが実際には、心不全=心臓が止まることではありません。

急性心不全とは、**心臓のポンプ機能が急激に低下し、全身に必要な血液を十分に送れなくなった“状態”**を指します。
ゆっくり進行する慢性心不全とは違い、急性心不全は短時間で症状が悪化することがあり、早めの対応がとても重要になります。
急性心不全は「心臓の働きが急に追いつかなくなった状態」
心臓は、全身に血液を送り出すポンプの役割をしています。
急性心不全では、このポンプ機能が急に弱まり、次のような状態が起こります。
- 血液がうまく送り出せず、肺に水がたまる
- 全身に十分な酸素が行き渡らない
- 臓器が「酸欠」に近い状態になる
その結果、息苦しさや強い不安感、横になると苦しくなるといった症状が現れやすくなります。
ここで大切なのは、
**急性心不全は単独の病名ではなく、さまざまな心臓トラブルの“結果として現れる状態”**だという点です。
急性心不全を引き起こす主な原因
急性心不全には、いくつか代表的な原因があります。
主なものを整理すると、以下の通りです。
- 心筋梗塞・狭心症
→ 心臓の筋肉が十分に働けなくなる - 不整脈
→ 心拍のリズムが乱れ、血液をうまく送り出せない - 高血圧の急激な悪化
→ 心臓に過度な負担がかかる - 心臓弁膜症
→ 血液の流れがスムーズでなくなる - 感染症・脱水・過労
→ 心臓にとっての“きっかけ”になることも
このように、原因は心臓そのものだけでなく、体全体の状態とも深く関係しています。
急性心不全が「急」と言われる理由
急性心不全は、以下のような特徴があります。
- 短時間で症状が進行しやすい
- 夜間や安静時に突然悪化することがある
- 「昨日まで普通だったのに、急に苦しくなった」というケースも多い

そのため、「少し様子を見よう」と我慢してしまうと、重症化するリスクが高まる可能性があります。
このパートのミニまとめ
- 急性心不全は病名ではなく「状態」を表す言葉
- 心臓のポンプ機能が急に低下することで起こる
- 心筋梗塞や不整脈など、さまざまな原因が関与する
- 早めの受診が安心につながるケースが多い
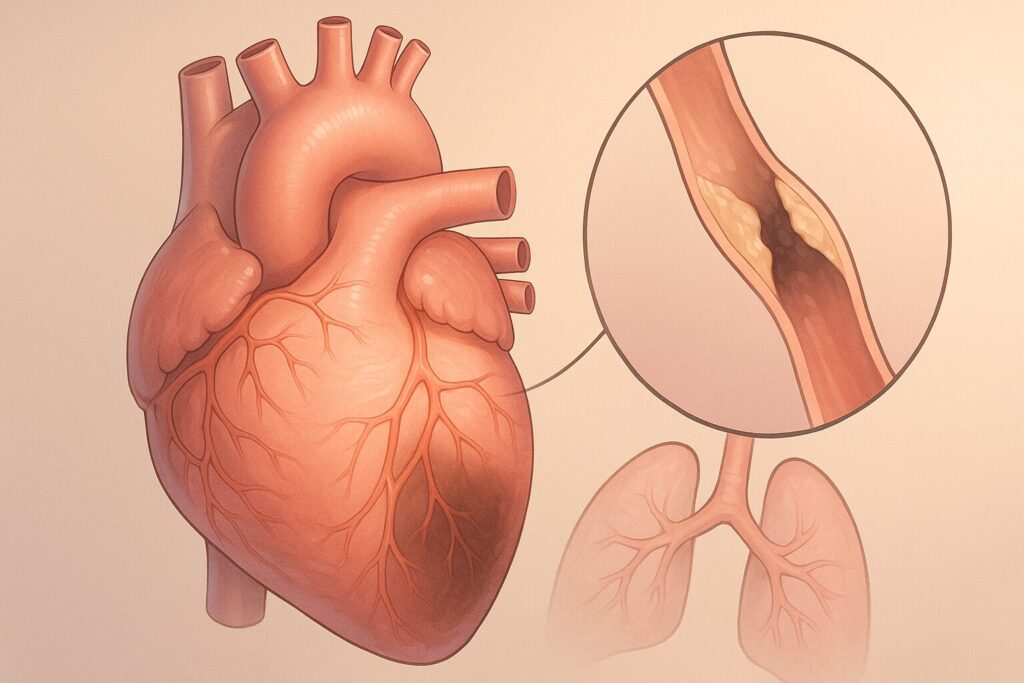
心筋梗塞とは?血管トラブルが引き起こす心臓のダメージ
▸心筋梗塞は「心臓の筋肉が壊死する病気」
▸心筋梗塞が起こる主な背景
▸狭心症との違いにも注意
▸心筋梗塞の症状は胸痛だけではない
心筋梗塞は、急性心不全と並んで耳にすることの多い心臓の病気ですが、その成り立ちはまったく異なります。

簡単に言うと心筋梗塞は、心臓を養っている血管が詰まり、心臓の筋肉そのものがダメージを受けてしまう病気です。
発症すると短時間で状態が悪化することもあり、迅速な診断と治療がとても重要になります。
心筋梗塞は「心臓の筋肉が壊死する病気」
心臓の表面には「冠動脈(かんどうみゃく)」という血管があり、心臓の筋肉(心筋)に酸素や栄養を届けています。
心筋梗塞では、この冠動脈が血栓(血のかたまり)などで突然詰まることで、次のようなことが起こります。
- 心筋に酸素が届かなくなる
- 数十分〜数時間で心筋が壊死してしまう
- 心臓の収縮力が低下する
一度壊死した心筋は、元の状態に戻ることが難しいとされており、早期発見・早期治療がその後の心臓機能を左右すると言われています。
心筋梗塞が起こる主な背景
心筋梗塞の多くは、動脈硬化が土台となっています。
- 脂質異常症(コレステロールが高い)
- 高血圧
- 糖尿病
- 喫煙
- 強いストレスや過労

これらが重なることで血管の内側が傷つき、ある日突然、血管が詰まってしまうケースが少なくありません。
狭心症との違いにも注意
心筋梗塞とよく似た病気に「狭心症」があります。
両者は混同されがちですが、重要な違いがあります。
- 狭心症
→ 血管が一時的に狭くなり、血流が不足する
→ 休むと症状が軽くなることが多い - 心筋梗塞
→ 血管が完全またはほぼ完全に詰まる
→ 心筋が壊死し、強い症状が持続する
狭心症の段階では回復可能な部分も多いですが、心筋梗塞に進行するとダメージが残る可能性が高くなるため、前兆を見逃さないことが大切です。
心筋梗塞の症状は胸痛だけではない
代表的な症状として胸の強い痛みが知られていますが、必ずしもそれだけではありません。
- 胸が締めつけられるような圧迫感
- 左肩・腕・背中・顎への痛み
- 冷や汗、吐き気、強い不安感
- 高齢者や糖尿病の方では「痛みがはっきりしない」ことも
「いつもと違う」「何かおかしい」と感じた時点で、早めに医療機関へ相談することが、結果的に心臓を守る行動につながります。
このパートのミニまとめ
- 心筋梗塞は血管が詰まり、心筋がダメージを受ける病気
- 動脈硬化が大きな原因となる
- 狭心症とは重症度と回復性が異なる
- 胸痛以外の症状にも注意が必要
急性心不全と心筋梗塞の決定的な違い【一覧で比較】
▸まず押さえたい一番大きな違い
▸急性心不全と心筋梗塞の比較表
▸症状の違いをもう少し詳しく
▸診断で重視される検査の違い
ここまでで、それぞれの病気(状態)の特徴は見えてきたものの、
「結局、何がどう違うのかを一目で知りたい」

そう感じる方も多いのではないでしょうか。
このパートでは、急性心不全と心筋梗塞の違いを“表”で整理しながら、ポイントをやさしく解説します。
まず押さえたい一番大きな違い
結論からお伝えすると、最大の違いは次の点です。
- 心筋梗塞:原因となる病気
- 急性心不全:心臓の働きが急に悪くなった「状態」
この前提を頭に置いたうえで、具体的に比較していきましょう。
急性心不全と心筋梗塞の比較表
| 比較項目 | 心筋梗塞 | 急性心不全 |
|---|---|---|
| 位置づけ | 病名 | 状態(症候群) |
| 主な原因 | 冠動脈の詰まり | 心臓機能の急激な低下 |
| 起こり方 | 突然発症することが多い | 徐々に、または急激に悪化 |
| 心臓への影響 | 心筋が壊死する | ポンプ機能が追いつかない |
| 代表的な症状 | 胸痛・圧迫感 | 息苦しさ・呼吸困難 |
| 同時発症 | 急性心不全を引き起こすことがある | 原因として心筋梗塞があることも |
この表からも分かるように、心筋梗塞がきっかけとなり、急性心不全が起こるケースは決して珍しくありません。
症状の違いをもう少し詳しく

症状は重なる部分もありますが、特徴には違いがあります。
- 心筋梗塞に多い症状
・胸が締めつけられるような強い痛み
・左腕や背中、顎への放散痛
・冷や汗、吐き気、不安感 - 急性心不全に多い症状
・息が苦しくて横になれない
・夜間に突然呼吸が苦しくなる
・むくみ、咳、泡状の痰
「痛み」が前面に出やすいのが心筋梗塞
「呼吸の苦しさ」が目立つのが急性心不全
というイメージを持つと理解しやすくなります。
診断で重視される検査の違い
医療機関では、疑われる病態によって検査の優先順位が変わります。
| 検査項目 | 心筋梗塞 | 急性心不全 |
|---|---|---|
| 心電図 | 非常に重要 | 状態把握に使用 |
| 血液検査 | トロポニンなど | BNP・NT-proBNP |
| 心エコー | 補助的 | 非常に重要 |
| 画像検査 | 冠動脈評価 | 肺うっ血の確認 |
この違いを知っておくと、
「なぜこの検査をしているのか?」
が少し理解しやすくなります。
このパートのミニまとめ
- 心筋梗塞は「原因」、急性心不全は「結果としての状態」
- 症状・検査・治療の考え方が異なる
- 表で整理すると違いが一目で分かる
- 正しい理解が、不安の軽減と早期対応につながる
心筋梗塞が急性心不全を引き起こす仕組み
▸なぜ心筋梗塞のあとに心不全が起こるのか
▸急性心不全を合併しやすいケースとは
▸心筋梗塞後に現れやすい心不全のサイン
▸早期治療が分かれ道になる理由
「心筋梗塞と急性心不全は違う」と分かってきた一方で、
なぜこの2つが同時に語られることが多いのか、疑問に感じる方も多いと思います。
その理由は、心筋梗塞が“引き金”となって急性心不全を起こすケースが少なくないからです。

ここでは、体の中で何が起きているのかを、できるだけ分かりやすく整理していきます。
なぜ心筋梗塞のあとに心不全が起こるのか
心筋梗塞が起こると、冠動脈が詰まり、心臓の筋肉の一部がダメージを受けます。
このダメージが、次のような連鎖を引き起こします。
- 心筋が壊死・弱体化する
- 心臓の収縮力が低下する
- 全身へ送り出せる血液量が減る
- 血液が心臓や肺に滞る
その結果、心臓が頑張っても追いつかない状態=急性心不全が生じやすくなります。
特に、梗塞の範囲が広い場合や、もともと心臓に持病がある場合は、この流れが急速に進むことがあります。
急性心不全を合併しやすいケースとは
心筋梗塞を起こしたすべての人が急性心不全になるわけではありませんが、以下のような条件が重なるとリスクは高まります。
- 梗塞した心筋の範囲が広い
- 発症から治療までに時間がかかった
- 高齢である
- 以前から心不全・狭心症・弁膜症がある
- 高血圧や糖尿病を合併している
こうした背景がある場合、心臓の“予備力”が少なく、ダメージに耐えきれないことが多くなります。
心筋梗塞後に現れやすい心不全のサイン
心筋梗塞の治療後や回復期でも、次のような症状が出ることがあります。
- 少し動いただけで息切れする
- 横になると呼吸が苦しくなる
- 夜中に息苦しさで目が覚める
- 体重が短期間で増える
- 足や顔のむくみが強くなる

これらは、急性心不全、または心不全の悪化を示すサインの可能性があります。
「手術は終わったから大丈夫」と思い込まず、違和感があれば早めに医師へ相談することが大切です。
早期治療が分かれ道になる理由
心筋梗塞の治療では、
「どれだけ早く血流を再開できるか」
が非常に重要です。
- 早期にカテーテル治療が行われる
- 心筋のダメージが最小限で済む
- 心臓のポンプ機能が保たれやすい
- 急性心不全のリスクが下がる
この流れからも分かるように、心筋梗塞と急性心不全は時間との勝負であり、早期対応がその後の生活の質にも影響します。
このパートのミニまとめ
- 心筋梗塞は急性心不全の大きな原因のひとつ
- 心筋のダメージが心臓全体の働きを低下させる
- 合併しやすい条件を知っておくことが大切
- 早期治療が心不全予防につながる
急性心不全の主な症状と「今すぐ受診すべきサイン」

▸呼吸が苦しい・横になるとつらい…代表的な症状
▸むくみ・体重増加・全身のだるさも要注意
▸迷わず医療機関を受診したい「緊急サイン」
▸自宅でできる「気づき」のポイント
急性心不全は、症状の出方に個人差があるものの、あるラインを超えると急激に悪化することがある状態です。
そのため、「どの症状が危険信号なのか」をあらかじめ知っておくことが、安心にも早期対応にもつながります。

ここでは、よく見られる症状と、迷わず受診を考えたいサインを整理します。
呼吸が苦しい・横になるとつらい…代表的な症状
急性心不全で特に多いのは、呼吸に関する症状です。
- 少し動いただけで息切れする
- 安静にしていても息が浅く苦しい
- 横になると息苦しくなり、座ると楽になる
- 夜中に突然、呼吸困難で目が覚める
これは、心臓が血液をうまく送り出せず、**肺に水分がたまりやすくなる(肺うっ血)**ために起こります。
むくみ・体重増加・全身のだるさも要注意
呼吸以外にも、次のような変化が現れることがあります。
- 足首やすね、顔のむくみ
- 数日で体重が急に増える
- 食欲が落ちる
- 全身の強いだるさ、疲れやすさ

これらは、体内に水分がたまりやすくなっているサインで、心不全が進行している可能性を示しています。
迷わず医療機関を受診したい「緊急サイン」
次のような症状がある場合は、我慢せず、早めの受診や救急相談を検討してください。
- 会話ができないほど息が苦しい
- 唇や指先が紫色っぽくなる
- 咳とともに泡状の痰が出る
- 意識がぼんやりする、強い不安感がある
- 胸の痛みや圧迫感を伴う
特に、心筋梗塞の既往がある方や心臓病を指摘されたことがある方は、早めの判断が安心につながります。
自宅でできる「気づき」のポイント
日常生活の中で、次のような習慣が役立つことがあります。
- 毎朝の体重測定
- 息切れの程度を意識する
- 靴下の跡や靴のきつさをチェックする
こうした小さな変化に気づくことで、悪化する前に医師へ相談しやすくなる可能性があります。
このパートのミニまとめ
- 急性心不全では呼吸苦が最も重要なサイン
- むくみや体重増加も見逃せない
- 強い症状があれば迷わず受診を
- 日常の変化に気づくことが早期対応につながる
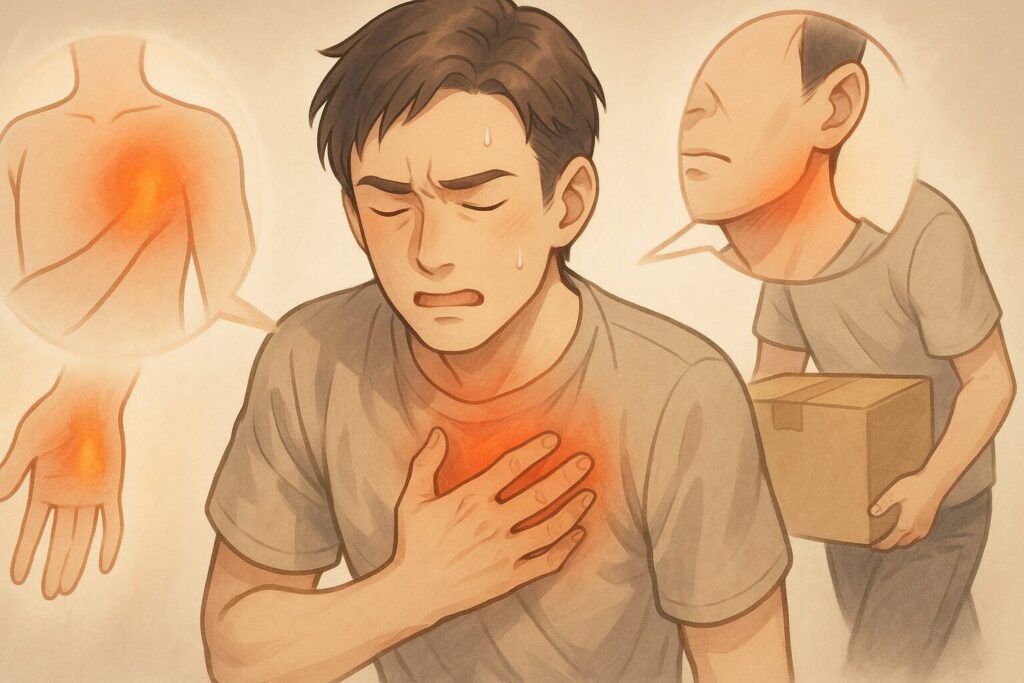
心筋梗塞の典型的な前兆と早期対応のポイント
▸胸の痛みだけではない心筋梗塞の前兆
▸いつもと違う」が重要な判断材料
▸発症が疑われたときの早期対応
▸やってはいけない行動にも注意
心筋梗塞は「突然起こる病気」という印象が強いかもしれませんが、実際には発症前に何らかのサインが出ているケースも少なくありません。
その前兆に気づき、早く行動できるかどうかが、心臓へのダメージを最小限に抑える分かれ道になることがあります。

ここでは、代表的な前兆と、いざという時の対応の考え方を整理します。
胸の痛みだけではない心筋梗塞の前兆
心筋梗塞のサインとしてよく知られているのは胸の痛みですが、必ずしも典型的な痛みだけとは限りません。
- 胸が締めつけられる、重苦しい感じ
- 胸の違和感が数分〜数十分続く
- 左肩・腕・背中・顎への痛みやしびれ
- 冷や汗、吐き気、めまい
- 原因のはっきりしない強い疲労感
特に、高齢の方や糖尿病のある方では、**強い痛みを感じにくい「非典型的な症状」**として現れることもあります。
「いつもと違う」が重要な判断材料
前兆の多くは、
「初めての強い症状」
というよりも、
**「これまでと違う違和感」**として現れることがあります。
- 以前より胸の違和感が長く続く
- 安静にしても改善しにくい
- 回数や強さが増えている
こうした変化があれば、我慢せず、早めに医療機関へ相談することが大切です。
発症が疑われたときの早期対応
もし心筋梗塞が疑われる症状が出た場合、次の行動が役立つことがあります。
- 無理に動かず、安静にする
- 可能であれば救急要請を検討する
- 一人で判断せず、周囲に助けを求める
- 既に処方されている薬があれば、医師の指示に従う
特に、「様子を見よう」と時間を延ばすことが、結果的にリスクを高めることもあるため注意が必要です。
やってはいけない行動にも注意
症状があるときに、次のような行動は避けたいところです。
- 痛みを我慢して仕事や家事を続ける
- 自分で車を運転して病院へ行く
- 市販薬で様子を見る

安全を優先し、早めに専門的な評価を受けることが安心につながります。
このパートのミニまとめ
- 心筋梗塞には前兆が出ることがある
- 胸痛以外の症状にも注意が必要
- 「いつもと違う」を見逃さない
- 早めの行動が心臓を守る可能性がある
検査と診断の違い|心不全と心筋梗塞で何を調べる?

▸まず行われる基本的な検査
▸心筋梗塞で特に重視される検査
▸急性心不全で重視される検査
▸検査の目的を表で整理
▸検査が多いのは「見落とさないため」
心臓の症状で医療機関を受診すると、短時間のうちにさまざまな検査が行われます。

その際、「なぜこんなに検査が必要なのだろう?」と戸惑う方も少なくありません。
実は、急性心不全と心筋梗塞では、診断で重視される検査のポイントが異なるため、複数の検査を組み合わせて慎重に判断しています。
まず行われる基本的な検査
どちらが疑われる場合でも、最初に行われることが多い検査があります。
- 問診(症状の出方・経過)
- 血圧・脈拍・酸素飽和度の測定
- 心電図
- 血液検査
- 胸部X線
これらは、今の状態がどれくらい緊急かを見極めるための大切な情報になります。
心筋梗塞で特に重視される検査
心筋梗塞が疑われる場合は、「心臓の筋肉が傷んでいるかどうか」を確認する検査が中心になります。
- 心電図
→ 心筋梗塞特有の波形変化を確認 - 血液検査(トロポニンなど)
→ 心筋が壊れると血中に出てくる物質 - 冠動脈CT・心臓カテーテル検査
→ 血管の詰まりを直接評価

これらにより、血管がどこで、どの程度詰まっているのかを判断し、治療方針が決まります。
急性心不全で重視される検査
一方、急性心不全では「心臓全体の働き」と「体に水がたまっていないか」を確認します。
- 心エコー(超音波検査)
→ 心臓の動きやポンプ機能を評価 - 血液検査(BNP・NT-proBNP)
→ 心臓に負担がかかると上昇しやすい - 胸部X線
→ 肺に水がたまっていないか確認
これらの検査結果を総合して、どの程度心不全が進んでいるのかを判断します。
検査の目的を表で整理
| 観点 | 心筋梗塞 | 急性心不全 |
|---|---|---|
| 主な目的 | 心筋の損傷確認 | 心臓機能と体液量評価 |
| 重要な血液検査 | トロポニン | BNP |
| 画像検査 | 冠動脈評価 | 心エコー |
| 判断の軸 | 血管の詰まり | ポンプ機能低下 |
検査が多いのは「見落とさないため」
検査が重なる理由は、
どちらか一方だけでなく、両方が同時に起きている可能性もあるからです。
早期に正確な診断を行うことで、
- 不要な治療を避けられる
- 必要な治療を遅らせずに済む
という大きなメリットがあります。
このパートのミニまとめ
- 心筋梗塞と心不全では検査の目的が違う
- 血液検査の項目にも違いがある
- 複数の検査を組み合わせて総合判断する
- 正確な診断が安心と適切な治療につながる
治療方針の違い|急性心不全と心筋梗塞ではどう治す?

▸心筋梗塞の治療は「血流を一刻も早く回復させること」
▸急性心不全の治療は「今の苦しさを和らげ、心臓を休ませること」
▸治療の目的を比較すると見えてくる違い
▸両方の治療が同時に必要になることも
同じ「心臓のトラブル」でも、急性心不全と心筋梗塞では治療の考え方が大きく異なります。
これは、原因そのものが違うためです。

ここでは、それぞれの治療が「何を目的に行われるのか」を軸に、やさしく整理していきます。
心筋梗塞の治療は「血流を一刻も早く回復させること」
心筋梗塞の治療で最も重要なのは、詰まった血管をできるだけ早く開通させることです。
時間が経つほど、心筋のダメージが広がってしまうからです。
主な治療の考え方は次の通りです。
- 心臓カテーテル治療
→ 詰まった血管を広げ、ステントを留置する - 血栓を溶かす・できにくくする薬
→ 抗血小板薬・抗凝固薬など - 心臓の負担を減らす薬
→ 血圧や心拍数をコントロール
これらを組み合わせて、心筋のダメージを最小限に抑えることを目指します。
急性心不全の治療は「今の苦しさを和らげ、心臓を休ませること」
一方、急性心不全の治療では、
今つらい症状を速やかに改善し、心臓の負担を減らすことが最優先になります。
代表的な治療は以下の通りです。
- 利尿薬
→ 体にたまった余分な水分を排出する - 血管を広げる薬
→ 心臓が血液を送り出しやすくする - 酸素投与・人工呼吸管理
→ 呼吸を楽にする - 原因疾患の治療
→ 不整脈・高血圧・感染症などへの対応

急性心不全は、原因を同時に探しながら治療を進める点が特徴です。
治療の目的を比較すると見えてくる違い
| 観点 | 心筋梗塞 | 急性心不全 |
|---|---|---|
| 治療の最優先 | 血流の再開 | 症状の改善 |
| 主な治療手段 | カテーテル治療 | 薬物療法 |
| 時間との関係 | 分単位で重要 | 状態変化に応じて調整 |
| 治療のゴール | 心筋ダメージ最小化 | 心臓の負担軽減 |
この表からも分かるように、同じ心臓の病気でもアプローチがまったく違うことが理解できます。
両方の治療が同時に必要になることも
心筋梗塞が原因で急性心不全を起こしている場合は、
- 血管を開く治療
- 心不全を抑える治療
を並行して行うケースも少なくありません。
そのため、治療が複雑に感じられることがありますが、
それは「必要なことを同時に行っている」結果とも言えます。
このパートのミニまとめ
- 心筋梗塞は血管を開く治療が中心
- 急性心不全は症状を和らげる治療が中心
- 治療の目的と優先順位が異なる
- 状況によっては両方の治療が必要になる
急性心不全と慢性心不全、治療と向き合い方の違い

▸急性心不全は「今の危機を乗り越える治療」
▸慢性心不全は「再発を防ぎながら生活する治療」
▸急性と慢性の違いを表で整理
▸向き合い方が変わるタイミングを知る
心不全には「急性」と「慢性」があり、名前は似ていても治療の目的や向き合い方は大きく異なります。

急性期を乗り越えたあと、どのように心臓と付き合っていくかを知ることは、再発予防の面でもとても大切です。
急性心不全は「今の危機を乗り越える治療」
急性心不全は、短期間で症状が悪化する状態です。
そのため治療の中心は、命を守り、苦しさを早く取り除くことにあります。
主なポイントは次の通りです。
- 呼吸困難を改善する
- 心臓の負担を一時的に減らす
- 原因となった病気を見つけて対処する
多くの場合、入院治療が必要となり、状態が落ち着くまで集中的な管理が行われます。
慢性心不全は「再発を防ぎながら生活する治療」
慢性心不全は、心臓の機能が低下した状態が長く続くものです。
こちらの治療の目的は、症状を安定させ、日常生活をできるだけ維持することです。
- 薬物治療の継続
- 塩分・水分管理
- 適度な運動と休養
- 定期的な通院と検査

急性心不全を経験した方の多くは、慢性心不全の管理へと移行していきます。
急性と慢性の違いを表で整理
| 項目 | 急性心不全 | 慢性心不全 |
|---|---|---|
| 発症のしかた | 急激 | 徐々に進行 |
| 治療の目的 | 命を守る | 安定した生活 |
| 治療場所 | 入院が中心 | 外来・在宅 |
| 治療期間 | 短期集中 | 長期継続 |
| 本人の役割 | 医療に委ねる | 自己管理が重要 |
向き合い方が変わるタイミングを知る
急性期を脱したあと、
「もう大丈夫」と思いたくなる気持ちは自然なことです。
しかし、心不全は再発しやすい病態でもあります。
- 体重の変化に気づく
- 息切れの程度を把握する
- 薬を自己判断で中断しない
こうした日常の意識が、再入院を防ぐ大切な鍵になります。
このパートのミニまとめ
- 急性心不全は命を守る治療
- 慢性心不全は生活を守る治療
- 治療の目的と期間が異なる
- 回復後の自己管理がとても重要
体験者だから伝えたい「違いを知ること」が安心につながる理由

▸「分からない」が不安を大きくする
▸違いを知ると医師の説明が理解しやすくなる
▸知識は「恐れるため」ではなく「備えるため」
▸体験者として伝えたいこと
ここまで読み進めてくださった方の中には、
「ようやく違いが整理できた」
「自分の経験が少し腑に落ちた」
と感じている方もいらっしゃるかもしれません。

実は、急性心不全と心筋梗塞の違いを知ること自体が、不安を和らげる一歩になります。
これは、医療者だけでなく、実際に病気を経験した立場だからこそ強く感じる点です。
「分からない」が不安を大きくする
病名や状態の違いが分からないまま治療を受けると、
- 今、自分はどれくらい危険なのか
- 何が原因でこうなったのか
- また同じことが起きるのではないか
といった不安が、頭の中で膨らみやすくなります。
一方で、
「これは原因」「これは結果としての状態」
と整理できるだけで、不安は漠然としたものから、向き合えるものへ変わることがあります。
違いを知ると医師の説明が理解しやすくなる
急性心不全と心筋梗塞の違いを知っていると、
- なぜこの検査が必要なのか
- なぜこの治療を優先するのか
- 今はどの段階にいるのか
といった医師の説明が、点ではなく線でつながりやすくなります。
「全部を理解しなくてはいけない」という必要はありません。

「大まかに分かる」だけでも、安心感は大きく変わります。
知識は「恐れるため」ではなく「備えるため」
医療の情報を知ることは、怖がるためではありません。
- 早めに受診する判断ができる
- 体の変化に気づきやすくなる
- 家族に状況を伝えやすくなる
こうした備えとしての知識が、結果的に自分を守る力になります。
体験者として伝えたいこと

病気を経験すると、どうしても
「また起きたらどうしよう」
という不安が頭をよぎります。
でも、違いを知り、今の自分の状態を理解していくことで、
不安は少しずつ“付き合えるもの”に変わっていくと感じています。
このパートのミニまとめ
- 分からないことが不安を大きくする
- 違いを知ることで状況を整理できる
- 医師とのコミュニケーションが取りやすくなる
- 知識は安心につながる「備え」になる
総括とまとめ

🔵 急性心不全と心筋梗塞の違いについて、原因・症状・検査・治療の視点から整理
🔵 混乱しやすい本質は「心筋梗塞は原因、急性心不全は結果としての状態」という点か
🔵 息苦しさや胸の違和感など、日常の小さな変化に気づくことが早期対応につながる
🔵 検査や治療が複数行われるのは、見落としを防ぎ最適な対応を選ぶため
🔵 正しい知識を持つことで、必要以上に怖がらず、落ち着いて医療と向き合いやすくなる
🔵 自分の体のサインを理解し、無理をしない選択が、これからの安心した生活につながる
私のYouTubeチャンネルもよろしくです!↓

※当サイトではアフィリエイト広告を利用しています