大腸癌が肺に転移したと聞くと、多くの方が「どれくらい生きられるのか」という不安に包まれます。ですが、現代の医療では治療の選択肢が広がり、余命の見通しも人それぞれに大きく変化します。

この記事では、肺転移がある場合の生存期間の考え方や治療によって期待できる効果を、わかりやすく丁寧にお伝えします。
状況を正しく理解することで、これからの選択肢を落ち着いて考えられるようになります。まずは一緒に、現実的で前向きな視点から整理していきましょう。
この記事のポイント
① 大腸癌が肺に転移した場合の「余命の幅」が大きい理由がわかる
② 肺単独転移・肝併発の違いによる予後の変化を整理できる
③ 手術・抗がん剤・免疫療法など治療ごとの期待できる効果を理解できる
④ 余命という言葉だけにとらわれず、自分らしく治療選択を考える視点が持てる

筆者:癌サバイバーきのじー
2014:直腸ガン宣告〜、2016:一時ストーマ閉鎖手術〜以後排便障害で日々奮闘中、2022:狭心症心臓カテーテル手術、2025:肺がん転移と心筋梗塞。体はガタガタですがお酒と食べることは大好き。その昔トランペットとサラリーマンやってました。
★<詳しいプロフはこちら>
はじめに|大腸癌から肺転移と告げられたときにまず知ってほしいこと

◦余命を一概に語れない理由
◦専門家が重視する「予後を決める因子」
大腸癌が肺に転移していると伝えられた瞬間、多くの方が「どれくらい生きられるのだろう」「治療はまだあるのか」と強い不安に包まれます。ですが、現代の医療では“肺転移=すぐに余命が尽きる”という一律の考え方は当てはまりません。
治療の選択肢が多様化し、個々の状態に合わせて生存期間が大きく変わる時代になっています。

ここでは、まず「余命を一概に語れない理由」と「専門家が予後を判断するときに重視するポイント」を整理しながら、現実的でありつつ希望を持てる視点をお伝えします。
漠然とした恐怖の正体を理解することで、これからの治療方針や生活の選択が少しずつ見通しやすくなります。
余命を一概に語れない理由】
余命が数字として語られにくいのは、肺転移そのものが非常に“個別性の高い病態”だからです。肺のどこに転移があるのか、数はいくつか、再発までの期間、原発巣の治療歴、遺伝子変異(RAS/BRAFなど)の有無、全身状態(PS:パフォーマンスステータス)――こうした条件の組み合わせで、見える未来は大きく変わります。
さらに、近年は抗がん剤や分子標的薬・免疫療法の発展により、以前よりも「再発しても長く付き合える」ケースが増えています。そのため、データとしての中央値だけで判断することが難しく、担当医が慎重な表現をする背景にはこうした事情があります。
専門家が重視する「予後を決める因子」】
医師が肺転移の予後を検討するときには、以下のような項目を丁寧に評価します。
- 肺転移の個数・大きさ・位置
単発か多発か、切除が技術的に可能かで見通しが大きく変わります。 - 肺以外の臓器への転移の有無(肝併発など)
肺単独転移は比較的予後が良好とされるケースが多いです。 - 再発までの期間(DFI:disease-free interval)
手術後すぐの再発なのか、数年経ってからなのかで治療方針の柔軟性が変わります。 - 遺伝子変異情報(RAS/BRAFなど)
使用できる薬剤の種類を左右し、生存期間にも影響を与えることがあります。 - 患者さんの全身状態・基礎疾患
どの治療が安全に行えるか、生活を維持しながら続けられるかの判断材料になります。
これらを総合して「その人にとっての予後」を見立てていくため、同じ“肺転移”でも人によって余命の幅は大きく変動します。
大腸癌の肺転移はどれくらい起こる?生存率の全体像
◦肺転移は珍しくない
◦ステージⅣの生存率の考え方
◦単独転移と多臓器転移の違い(肝併発など)
大腸癌は比較的転移のパターンが読みやすい癌といわれ、その中でも「肺転移」は決して珍しいものではありません。特に直腸癌では血流の関係から肺に転移しやすい傾向があるとされ、再発時の代表的な部位の一つです。

ここでは、肺転移がどれくらい起こるのか、また生存率や予後を見るときに知っておきたい“全体像”を整理していきます。
不安を必要以上に大きくしないためにも、まずは正しい状況理解が大切です。
肺転移は珍しくない
大腸癌の再発部位としてもっとも多いのは肝臓ですが、肺転移も決して例外的ではありません。報告によって幅はあるものの、大腸癌の再発の約10〜20%前後に肺転移がみられるとされています。また、直腸癌では肝臓より先に肺へ転移するケースも一定数あります。
こうした背景には、腫瘍細胞が血流に乗って移動する際の経路(静脈の流れ)や、直腸が解剖学的に肺へ血液が流れやすい特徴が関わっています。

ステージⅣの生存率の考え
大腸癌が肺に転移した場合、多くはステージⅣに分類されます。しかし、ステージⅣだからといって「同じ予後」ではありません。実際には、腫瘍の広がり方や治療の可否によって生存期間は大きく変動します。
統計的に語られるステージⅣの5年生存率は10〜20%前後とされることが多いですが、この数字は肺転移だけでなく、肝転移や腹膜播種など“さまざまな状態を一括にした平均値”です。そのため個々のケースを反映しているわけではありません。
特に肺単独の転移で、しかも切除可能な位置にある場合、平均的な数字よりも長期生存が期待できることがあります。
単独転移と多臓器転移の違い(肝併発など)
予後を考えるうえでとても重要なのが、肺だけに転移があるのか、それとも他臓器にも及んでいるのかという点です。
- 肺単独転移
→ 外科切除や局所治療の可能性が広がり、長期生存例が多い - 肺+肝転移(多臓器転移)
→ 病勢コントロールの難易度が上がり、予後は低下しやすい傾向
→ それでも化学療法を併用することで延命が期待できるケースもある
臨床的には、肺単独の転移は治療の“選択肢が多い”=余命も広く変動しやすいという特徴があります。逆に多臓器転移では、治療の中心が薬物療法となるため、予後の幅がやや狭くなる傾向があります。
肺転移がある場合の「余命の目安」は?現場で語られる指標
◦治療あり/なしで変わる予後の幅
◦肺単独転移の場合の長期生存例
◦「再発しても生きられる時代」になった背景
大腸癌が肺に転移したとわかったとき、多くの方がまず知りたくなるのが「余命の目安」です。しかし、実際の医療現場では“はっきりとした余命”を伝えることはほとんどありません。
その背景には、治療の進歩によって生存期間が大きく伸びるケースが増えていること、そして個人差が非常に大きいことがあります。

ここでは、患者さんがイメージしやすいように、専門家が予後を考えるときに参考にする指標や、現実的な生存期間の幅をやさしく整理します。
治療あり/なしで変わる予後の幅
肺転移がある場合の余命は、治療の有無で大きく変わります。
- 治療を行わない場合
一般的に進行は早まり、数ヶ月〜1年程度の幅と言われることがあります。ただしこれは「治療をしないケース全般の平均値」であり、実際にはもっと長く過ごされる方もいます。 - 治療を行う場合(手術・化学療法・分子標的薬など)
生存期間は大きく広がり、2〜5年以上生きられる方も珍しくありません。特に肺が単独転移の場合は、治療の効果が反映されやすい傾向があります。
治療の選択肢が増えたことで、昔のデータと比べても「余命の中央値」が伸びている点は希望につながる大切なポイントです。
肺単独転移の場合の長期生存例
大腸癌の肺転移は、肝臓や腹膜のような「治療が難しい部位」に比べ、局所治療(手術・焼灼など)で取りきれる可能性があります。
専門家の統計では、肺単独転移で切除可能な例では5年生存率が40〜60%前後と報告されることもあり、ステージⅣの中では比較的予後が良好なグループです。また、切除後に再発した場合でも、再度の手術や薬物療法で長期間コントロールできるケースが多く、診療現場でも「粘り強い治療で長生きされている方」が一定数います。
つまり、肺転移=終末期というイメージではなく、“治療でコントロールできる可能性が高い再発” と捉えられつつあるのです。
「再発しても生きられる時代」になった背景
昔は「転移=治療困難」というイメージが強かったですが、今の大腸癌治療は大きく進歩しています。特に以下の要素が余命の改善に寄与しています。
- 分子標的薬(アバスチン、アービタックスなど)の登場で効果が向上
- 免疫療法(チェックポイント阻害薬)が特定の患者層で有効性を示す
- 切除術の技術が進歩し、より小さな転移でも安全に取り除ける
- CT・PETなどの画像技術が向上し、早期に再発を見つけやすくなった
こうした進歩が積み重なり、再発しても長く生活を続けられる方が増えてきました。
余命はあくまで数字の“目安”にすぎません。あなた自身の状態と治療の選択次第で、大きく変わる可能性があることをまずは知っておいてください。
肺転移に対する治療の選択肢と期待できる効果
◦外科手術(肺転移切除)の適応と生存率
◦化学療法(抗がん剤)で期待される効果
◦免疫チェックポイント阻害薬の可能性
◦全身状態とQOL(生活の質)を大切にした治療選び
大腸癌の肺転移と聞くと、「もう治療は限られてしまうのでは…」と不安に感じる方が多いですが、近年は選べる治療が増えています。
特に肺単独転移の場合、外科手術から薬物療法、免疫療法まで多様な選択肢があり、“病勢のコントロール”を中心に長く付き合っていけるケースも珍しくありません。それぞれの治療には目的と役割があり、どれが最適かは病状や体力、希望によって変わります。

ここでは主要な治療法と期待できる効果をまとめていきます。
外科手術(肺転移切除)の適応と生存率
肺転移が単発または限られた数で、かつ手術による摘出が安全に行える位置にある場合、外科切除が検討されます。外科手術は「根治を目指す局所治療」の代表で、生存率の改善が期待できる重要な選択肢です。
● 外科切除が検討される条件の一例
- 他の臓器に転移がない、またはコントロールされている
- 切除後に十分な呼吸機能が保てる
- 再発までの期間(DFI)が比較的長い
- 全身状態が手術に耐えられる
複数の研究では、肺転移切除後の5年生存率が40〜60%前後とされることもあり、ステージⅣの平均から見ると大きく改善している点が特徴です。
もちろんすべての人に適応されるわけではありませんが、可能であれば長期生存のチャンスが広がる治療と言われています。
化学療法(抗がん剤)で期待される効果
化学療法は「がんを小さくする」「進行を遅らせる」「症状を緩和する」目的で行われます。大腸癌の標準的なレジメンには、
- FOLFOX / CAPOX(オキサリプラチン系)
- FOLFIRI(イリノテカン系)
などがあり、必要に応じて分子標的薬(アバスチン®・アービタックス®等)が追加されます。
薬物療法により
- 腫瘍が縮小する
- 進行を数ヶ月〜1年以上抑える
- 手術につながる“down-staging”が得られる
といった効果が期待できます。
また近年は、副作用を軽減しながら続けられる“維持療法”という考え方も広まっており、生活との両立を図りやすくなっています。
免疫チェックポイント阻害薬の可能性
免疫療法の中でも、**MSI-High(マイクロサテライト不安定性が高い腫瘍)**に対しては、免疫チェックポイント阻害薬が高い有効性を示すことがあります。
代表的な薬剤:
- ニボルマブ(オプジーボ®)
- ペムブロリズマブ(キイトルーダ®)
MSI-Highは大腸癌全体の数%ですが、該当する場合は
- 腫瘍縮小
- 長期コントロール
が期待されるケースもあります。
すべての患者さんに適用されるわけではありませんが、該当すれば大きな武器となる治療法です。
全身状態とQOL(生活の質)を大切にした治療選び
治療は「延命」だけでなく、「どう生活を続けていくか」という視点も重要です。
特に肺転移は、すぐに命に関わるケースばかりではありません。
そのため、
- 体力
- 仕事・家族との生活
- 副作用への耐性
- 自分がどう生きたいか
といった要素を踏まえて治療を選ぶことが大切です。
近年は、副作用を抑えながら効果を維持する治療戦略も推奨されており、必要以上に“攻める治療”だけを選ぶ時代ではなくなりました。
あなたの価値観と医療をうまく組み合わせることで、“自分らしく過ごしながら治療を続ける未来”も十分に目指せます。
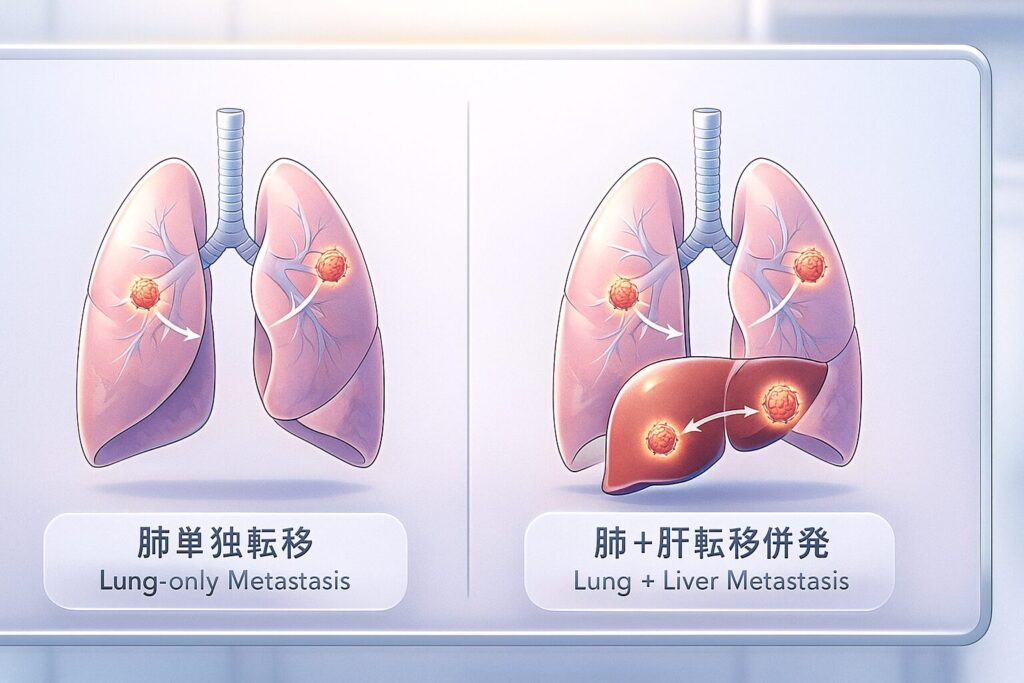
肺単独転移と肝転移併発で余命がどう変わる?
◦なぜ肝転移の有無が予後に影響するのか
◦治療選択の幅の違い
◦生存期間の違いとして語られる「データと実臨床」
大腸癌が肺に転移したとき、「肺だけなのか」「肝臓にもあるのか」は、治療方針と見通しを決めるうえで非常に重要なポイントになります。
どちらが“重い”という単純な話ではなく、治療の幅や期待できる効果が変わるため、生存期間の平均にも差が生じます。

ここでは、なぜ肝転移の有無が予後を左右するのか、そして実際の医療現場ではどのように考えられているのかを、専門的すぎない言葉で整理していきます。
なぜ肝転移の有無が予後に影響するのか
肝臓は大腸癌がもっとも転移しやすい臓器であり、血流の関係から“最初に癌細胞がたどり着きやすい場所”です。そのため、**肝転移がある場合は「血流を通じて全身に広がりやすい腫瘍の性質を持つ可能性がある」**と判断されることがあります。
一方、**肺単独転移の場合は「転移の勢いが比較的穏やか」**とみなされるケースがあり、外科的治療(切除)の成功率が高まる傾向があります。
また、肝臓は生命維持に密接な働きをしているため、肝転移が進行すると全身状態へ影響しやすい点も予後に影響する理由のひとつです。
治療選択の幅の違い
予後の差は「治療できる選択肢の数」の違いから生まれやすくなります。
● 肺単独転移
- 外科切除ができる可能性が高い
- ラジオ波焼灼(RFA)などの局所治療も検討できる
- 化学療法を組み合わせることで長期生存例も多い
- 再発しても繰り返し治療できるケースもある
● 肺+肝の同時転移
- 治療の中心は化学療法(抗がん剤)
- 病勢のコントロールを優先した治療方針
- 外科治療は症例を慎重に選ぶ必要がある
- 多臓器転移のため治療強度や期間に制限が出ることも

この違いにより、肺単独転移は「長期の治療戦略を立てやすい」一方で、肝併発では「病勢を抑えながら生活を維持する治療」が中心になります。
生存期間の違いとして語られる“データと実臨床”
あくまで“傾向”として語られる範囲にはなりますが、医療現場では以下のような考え方が一般的です。
● 肺単独転移
- 外科切除した場合の5年生存率は 40〜60% とされる報告もある
- 完全切除できた場合はさらに良い経過をたどる例が目立つ
- 再発しても治療が奏功し、長年生活している方も多い
● 肺+肝転移(多臓器転移)
- 生存期間中央値(治療あり)は 2〜3年程度 と語られることが多い
- 病勢の進行速度や薬剤の効きやすさにより幅は大きい
- 近年は分子標的薬・免疫療法の登場で延命例が増加
ただし、これらは「統計上の枠組み」であり、個々のケースは全く異なります。特に近年は治療選択肢が増えたことで、“肝併発でも数年以上生活できる方” や、**“肺単独転移が10年以上コントロールされている方”**も珍しくありません。

サバイバーとしての経験からも、数字だけで未来を縛る必要はないと強く感じます。
外科切除できるケースは長生きが期待しやすい?
◦手術可能例の生存率
◦1回目の切除後の再発パターン
◦複数回の切除でも生きられるケースがある
大腸癌の肺転移では、外科的切除(肺転移切除術)が可能かどうかが、予後を考えるうえで大きな分岐点になると言われています。もちろん、手術がすべての人に当てはまるわけではありませんし、手術をしても再発することはあります。
それでも、近年の臨床データでは、切除可能なケースでは「治療の選択肢が増える」「長期生存が期待しやすい」とされる場面が多くみられます。

ここでは、手術ができるケースの生存率、再発のパターン、そして複数回の切除が行われる場合の現状について、できるだけわかりやすくまとめていきます。
手術可能例の生存率
肺転移に対して外科切除ができる条件は、
- 転移が限られた部位にある
- 完全切除が見込める
- 他の臓器転移が高度でない
- 心肺機能に問題がない
といった要素が大きく関わります。
これらの条件がそろった「切除適応あり」の症例では、
5年生存率が40〜60%程度に達するという報告もあります。

これは、一般的なステージⅣ全体の生存率(10〜20%前後)と比較すると、かなり良好な数字です。
もちろん全員に当てはまるわけではありませんが、「肺単独転移で切除できた症例の一部は、治癒に近い状態になることもある」という臨床報告が増えてきているのが現状です。
1回目の切除後の再発パターン
肺転移を切除したあとの再発は、決して珍しいことではありません。再発が起こるタイミングはさまざまですが、よくあるパターンとしては次のようなものがあります。
- その後に 別の肺の部位へ新たな結節が出る
- 年単位で落ち着いていた後に、ゆっくり再発が見つかる
- 稀に、肺以外(肝臓など)に新たな転移が出る
ただ、再発=すぐ悪化という意味ではありません。
中には「再発してもゆっくり進行するタイプ」もあり、経過観察で問題ないケースもあります。
再発時も、条件によっては再度切除できる可能性があり、“手術 → 再発 → 再手術”を繰り返しながら数年以上コントロールできている方も存在します。
複数回の切除でも生きられるケースがある
肺転移は、一度だけでなく複数回切除される場合もあります。
近年の報告では、
- 2回以上切除しても長期生存が得られる例がある
- 転移がゆっくりした性質であれば、段階的に対処することで安定した予後を期待できる
- 初回切除よりも、再発後の「腫瘍の勢い(増殖の速さ)」が予後を左右する
といった特徴が語られています。
繰り返しになりますが、「手術できる=絶対に長生きできる」という意味ではありません。ただ、切除可能な状態であれば 局所的な病勢コントロールができる=生存期間を伸ばせるチャンスが増える というのは、臨床現場で広く認識されているポイントです。
また、術後の抗がん剤や分子標的薬の併用が予後改善に寄与する可能性もあり、複数の治療を組み合わせることで、より長期的な病勢維持が期待できるケースもあります。
化学療法・免疫療法が延命に寄与する期間の目安
◦標準治療で語られる生存期間中央値
◦分子標的薬の組み合わせによる効果
◦治療継続が難しいときの緩和ケアとの両立
大腸癌の肺転移に対しては、外科切除だけでなく 化学療法(抗がん剤) や 免疫療法 が大切な役割を持ちます。これらの治療は「がんを完全に消し去る」というよりも、病勢を抑えて生活を保つ期間を延ばす ことに役立つ場面が多くあります。

ここでは、一般的な医療データをもとに“どのくらい延命に寄与するのか”という目安を、できるだけ不安をあおらないかたちで整理していきます。
標準治療で語られる生存期間中央値
大腸癌の肺転移を含むステージⅣに使われる標準治療(FOLFOX、FOLFIRI、±分子標的薬)では、生存期間中央値が約24〜30か月前後 と語られることが多いです。
ただし、これはあくまで「すべての転移パターンを含んだ平均」であり、肺単独転移の患者さんはこの中央値より長く生きるケースが珍しくありません。

また、薬が良く効く場合は2年以上にわたり病勢がコントロールされ、社会生活を続けながら治療できる人もいます。
反対に、副作用の出方や体調によって治療が中断されることもあり、期間が大きく前後するのが実際です。
分子標的薬の組み合わせによる効果
抗がん剤に 分子標的薬(ベバシズマブ、セツキシマブ、パニツムマブなど) を組み合わせると、治療効果が高まりやすいとされています。
特に KRAS野生型 の場合、EGFR阻害薬との併用で腫瘍が小さくなる確率(奏効率)が上がり、治療期間が1〜2年以上維持されるケース もあります。
一方、副作用として皮膚症状や高血圧、下痢などが出ることもあり、生活の質とのバランスを見ながら続けることが大切になります。
治療継続が難しいときの緩和ケアとの両立
化学療法や免疫療法を続けることが心身の負担になってきたとき、緩和ケア の併用は決して「終わり」を意味しません。
症状を和らげ、体力を回復させることで、結果的に治療の継続期間が伸びた例もあります。
緩和ケアは、痛み・息苦しさ・倦怠感・不安といった「生活の質に直結する要素」を整えることを目的としており、“よりよく生きる時間を増やす治療” と捉えるのが自然です。
治療そのものを休む時期があっても、病状が落ち着けば再開できる場合もあります。
そのため医療者は、治療と緩和ケアを切り分けるのではなく、その人にとって無理のないペースを一緒に探す という姿勢を大切にしています。
余命という言葉だけに縛られないために

◦予後は「データ」より「個別性」が大きい
◦サバイバーとして伝えたい心構え
◦希望を持てる医療の進歩
大腸癌の肺転移という現実に向き合うと、まず頭に浮かぶのが「余命はどれくらいなのか」という問いです。これは当然の感情であり、誰もが抱く自然な不安です。
ただ、医療の進歩と患者さんの状態の多様化により、”余命という単一の数字”で人生の残り時間を測ることはますます難しくなっています。

ここでは、データだけでは語れない「個別性」、そして治療を続けながら日常を取り戻していく人が増えている理由について触れ、余命という言葉がすべてではないことをやさしく整理します。
予後は「データ」より「個別性」が大きい
医学の現場では「統計」と「その人自身」はまったく別ものとして扱われます。
同じ肺転移の患者さんでも、予後が大きく変わる理由には以下のような個別要因が関わります。
- 転移の位置・数・成長速度
同じ肺転移でも、手術で取れる位置かどうか、増殖のスピードが速いか遅いかで未来が大きく変わります。 - 遺伝子プロファイル(RAS/BRAF 変異など)
使用できる薬剤や治療効果の見込みが変化し、生存期間の幅が広がります。 - 治療への反応性(化学療法・免疫療法の効き方)
同じ治療でも「効果が長く続く人」と「効きにくい人」に分かれます。 - 全身状態(PS)と基礎疾患の有無
治療継続の可否や、生活との両立が可能かに直結します。
つまり、“同じ肺転移”でも予後はまったく異なるというのが現場の実感です。
統計は「大勢の平均値」であって、あなた自身に当てはめるものではありません。
サバイバーとして伝えたい心構え
筆者である私は直腸癌サバイバーであり、実際に肺転移から手術を経て退院したばかりです。

実際には、
- 再発後も治療を続けながら数年以上生活している人
- 肺転移を複数回切除し、日常を取り戻している人
- 転移はあるけれど穏やかに病勢をコントロールしている人
- 免疫療法で長期安定している人
こうした例は現場では珍しくありません。
「余命=あなたの未来」ではなく、
**“今この瞬間に何を選び、どう生きるかで形が変わっていく未来”**だという視点がとても大切です。
希望を持てる医療の進
大腸癌の肺転移は、ここ10〜15年で治療成績が大きく向上してきました。
特に、
- 分子標的薬(抗EGFR抗体・抗VEGF抗体)
→ 治療効果を高め、腫瘍縮小や生存期間延長に寄与 - 免疫チェックポイント阻害薬(MSI-H/dMMR 例で使用)
→ 劇的に奏功し、長期生存例が増えている - 局所治療(ラジオ波・定位放射線)
→ 手術できない小さな転移にピンポイントで対応 - 肺転移切除の技術向上
→ 低侵襲化し、再切除も検討しやすくなった
こうした積み重ねにより、「再発=終わり」ではなく「再発と共存しながら生きる」時代に変わりつつあります。

余命という言葉で未来を固定するのではなく、治療を続けることで“伸びていく時間”の方に目を向けても大丈夫です。
さいごに|大腸癌の肺転移と向き合うあなたへ

大腸癌の肺転移と向き合う過程は、数字では語りきれない戸惑いや孤独、不安がついてまわります。「余命」という言葉が何度も頭をよぎり、気持ちが沈んでしまう日もあるかもしれません。
しかし、現代の医療は確実に進歩し、治療の幅も以前より大きく広がっています。そして何より、あなた自身の体力・環境・治療の選択肢によって、描ける未来は誰一人として同じではありません。

医師から語られる統計データは、あくまで“過去の大きな数字の集合”。未来のあなた自身を決めつけるものではありません。

不安が強いときは、遠慮なく主治医に質問して良いのです。
心がしんどい日は、治療を一日お休みしてもいい。サバイバーとしてお伝えしたいのは、「自分の人生を生きる主導権は、病気ではなくあなたにある」ということです。
そして、あなたは決してひとりではありません。どうか、ご自身の体と心を大切にしながら、一歩ずつ進んでいきましょう。
【総括とまとめ】
🔵大腸癌の肺転移について、起こりやすさ・余命の考え方・治療の選択肢など全体像を整理。
🔵不安の中心にある「どれくらい生きられるのか」という問いは実は個別性が大きく単純な数字では語れない。
🔵肺単独転移か、多臓器転移か。切除できるか、薬物療法が続けられるか。それぞれが予後に影響しつつも、治療の進歩により選べる方法は広がっている。
🔵外科手術・化学療法・免疫療法は、生存期間を延ばしながらQOL(生活の質)を保つことにも役立つ可能性があり「治療を続ける価値」を自然に支えてくれる。
🔵何もしないと病勢は進みやすいため、状態に合った治療やケアを早めに選べることが未来の安心につながりやすい。
🔵そして何より、予後の数字だけでは測れない“あなた自身の時間”があります。前向きに工夫しながら歩んでいくことで、想像以上に穏やかで充実した毎日を取り戻せるケースもある。
私のYouTubeチャンネルもよろしくです!↓

※当サイトではアフィリエイト広告を利用しています




















今日できる選択をひとつずつ積み重ねれば、それは必ず未来のあなたを助けます。治療の道のりは時に長く感じるかもしれませんが、寄り添ってくれる医療者、家族、仲間がいます。