大腸癌と喫煙の関係について、「本当に影響があるの?」「もう禁煙したけど大丈夫なのかな」と、不安や疑問を抱えている方も多いのではないでしょうか。
喫煙は肺だけでなく、実は大腸にも影響する可能性が指摘されています。

この記事では、研究データに基づく知識に加え、喫煙者であった直腸癌サバイバーとしての体験も交えながら、喫煙と大腸癌リスクをやさしく整理しました。
必要以上に怖がらず、でも知らずに放置しないために、まずは正しい情報を知るところから一緒に始めていきましょう。
この記事のポイント
① 大腸癌と喫煙は無関係ではなく、量や期間によってリスクが変わる可能性がある
② 禁煙は今からでも意味があり、リスクを積み上げないための大切な選択
③ 結腸癌と直腸癌では、喫煙の影響に差が出ることがある
④ 喫煙歴があっても、検診や生活習慣の見直しで未来の安心につなげられる

筆者:癌サバイバーきのじー
2014:直腸ガン宣告〜、2016:一時ストーマ閉鎖手術〜以後排便障害で日々奮闘中、2022:狭心症心臓カテーテル手術、2025:肺がん転移と心筋梗塞。体はガタガタですがお酒と食べることは大好き。その昔トランペットとサラリーマンやってました。
★<詳しいプロフはこちら>
大腸癌と喫煙リスクは本当に関係があるのか
● 喫煙が「全身のがん」に影響すると言われる理由
● 大腸癌が喫煙と結びつけられるようになった背景
● 体験者の視点から伝えたいこと
「肺のがんはタバコが原因」という認識は広く知られていますが、「大腸癌と喫煙」と聞くと、少し意外に感じる方も多いかもしれません。

実はここ十数年で、喫煙と大腸癌の関連を示す研究が少しずつ積み重なってきました。
直腸癌を経験し、その後に転移性肺癌も発症した体験者として、まずは“関係があるのかどうか”を冷静に整理してお伝えします。
喫煙が「全身のがん」に影響すると言われる理由
タバコの煙に含まれる有害物質は、肺だけにとどまりません。吸い込まれた後、血液に乗って全身を巡ります。
特に知られているポイントは次の通りです。
つまり、「吸った場所=肺」だけが影響を受けるわけではなく、排泄や代謝に関わる腸も影響を受けやすいと考えられています。
大腸癌が喫煙と結びつけられるようになった背景

以前は、大腸癌の主な原因として以下が重視されていました。
しかし、大規模な疫学研究が進むにつれ、喫煙者に大腸癌がやや多い傾向が繰り返し報告されるようになりました。
特に注目されているのは、
- 長期間喫煙している人
- 若年期から喫煙を続けている人
で、発症リスクが高まる可能性が示されています。
ここで、現在わかっている「がんと喫煙の関連性」を簡単に整理してみます。
| がんの種類 | 喫煙との関連性 | 医学的な位置づけ |
|---|---|---|
| 肺癌 | 非常に強い | 明確な因果関係あり |
| 喉頭癌・食道癌 | 強い | ほぼ確立 |
| 膀胱癌 | 中等度 | 関連性あり |
| 大腸癌 | 弱〜中等度 | 関連が示唆されている段階 |
この表からも分かるように、大腸癌と喫煙の関係は**「肺癌ほど強烈ではない」**ものの、無関係とは言い切れない位置づけです。
体験者の視点から伝えたいこと

私自身、「大腸癌=タバコ」という意識は正直ほとんどありませんでした。
禁煙した後も「もう大丈夫だろう」と、どこかで安心していた部分があったのも事実です。
しかし、直腸癌を乗り越えた後に転移性肺癌を経験し、
「リスクは静かに、でも確実に積み重なるものなのかもしれない」
と感じるようになりました。
大切なのは、
- 必要以上に怖がらないこと
- でも、知らずに放置しないこと
まずは「関係があるかもしれない」という事実を知るところから、一緒に整理していきましょう。
―――
次は、**「喫煙量・喫煙期間と大腸癌リスクの関係」**について詳しく解説していきます。
喫煙量・喫煙期間と大腸癌リスクの関係
● 1日の喫煙本数が多いほどリスクは上がるのか
● 若い頃からの喫煙が与える影響
● 過去喫煙者(元喫煙者)のリスクはどう考える?
「どれくらい吸うと危ないのか」「昔たくさん吸っていたけど、今はどうなのか」
喫煙経験がある方ほど、こうした疑問が頭をよぎるのではないでしょうか。

大腸癌と喫煙の関係は、“吸っているか・いないか”だけでなく、量と期間が大きく関わると考えられています。
1日の喫煙本数が多いほどリスクは上がるのか
多くの研究で共通しているのは、喫煙量が多い人ほど大腸癌リスクが高まる傾向があるという点です。
特に注目されているのは、
といったケースです。
ただし誤解してほしくないのは、
「10本だから安全」「たまにだから大丈夫」
と単純に線引きできるものではない、ということです。
喫煙の影響は、少量でも“積み重なり”として体に残る可能性があると考えられています。
若い頃からの喫煙が与える影響
喫煙開始年齢も、大腸癌リスクを考える上で重要な要素です。
- 10代〜20代前半から喫煙を始めた
- 成長期〜若年期に腸管が長期間さらされた

このような場合、腸の細胞が発がん性物質に触れる期間が長くなります。
腸の粘膜は新陳代謝が活発な分、
DNAの傷(損傷)が蓄積しやすい
という特徴があります。
若いうちからの喫煙は、
といった「静かなリスク」になり得るのです。
過去喫煙者(元喫煙者)のリスクはどう考える?
「もう禁煙したから大丈夫ですよね?」
これは、私自身も何度も自分に問いかけてきた言葉です。
結論から言うと、
禁煙は確実にプラスですが、過去の喫煙歴が“ゼロ”になるわけではありません。
研究では、
- 現在喫煙者 > 元喫煙者 > 非喫煙者
というリスクの並びになることが多いとされています。
ここで大切なのは、
という点です。
簡単に整理すると、次のようなイメージです。
- 今も吸っている → リスクが積み重なり続ける
- 禁煙した → 積み重なりが止まり、少しずつ修復が進む

私自身、禁煙後に「もう過去は関係ない」と思っていた時期がありました。
しかし実体験を通じて感じたのは、**禁煙は“ゴール”ではなく“スタート”**だということです。
過去を悔やむより、
「今から何を減らせるか」
を意識することが、これからの体を守る一歩になります。
―――
次は、**「禁煙すると大腸癌リスクはどれくらい下がるのか」**について、もう少し具体的に見ていきましょう。
禁煙すると大腸癌リスクはどれくらい下がるのか

● 禁煙後すぐに変化すること・時間がかかること
● 10年後・20年後のリスク低下の考え方
● 「もう遅いのでは?」と感じている人へ
「今さら禁煙しても意味があるのだろうか」
長く喫煙してきた方ほど、心のどこかでそう感じてしまうかもしれません。
ですが、これまでの研究や臨床の現場からは、**禁煙には“今からでも意味がある可能性”**が示されています。

ここでは、時間の経過とともにどう変わっていくのかを、やさしく整理していきます。
禁煙後すぐに変化すること・時間がかかること
禁煙の効果は、一気にすべてが変わるわけではありません。
体の中では、短期的に改善する部分と、時間をかけて回復していく部分があります。
比較的早い段階で期待される変化には、
などがあります。
一方で、大腸癌リスクのように**「細胞レベルのダメージ」が関わるもの**は、どうしても時間が必要になります。
これは、腸の細胞が何度も入れ替わりながら、少しずつ健全な状態に近づいていくためです。
10年後・20年後のリスク低下の考え方

多くの疫学研究では、禁煙後の経過年数によってリスクが段階的に変化すると報告されています。
一般的な傾向としては、
といった流れが示唆されています。
ここで重要なのは、
「下がり始めるまでに時間がかかる=意味がない」ではない
という点です。
むしろ、
- 今日禁煙した人は、今日から“積み上げを止めた”
- 明日も吸わなければ、その状態が続く
という考え方のほうが現実的です。
「もう遅いのでは?」と感じている人へ
これは、私自身が何度も感じてきた正直な気持ちです。
「もっと早くやめていれば…」
そんな後悔が頭をよぎることもありました。
でも、体験を通じて強く感じたのは、
ということです。
禁煙は、
- 大腸癌だけでなく
- 肺・心臓・血管・術後回復
といった多方面に良い影響を与える可能性があります。
「完璧に元に戻す」ことを目標にしなくて大丈夫です。
「少しでも下げる」ことを積み重ねる
それだけでも、十分に意味のある選択です。
―――
次は、**「喫煙は結腸癌と直腸癌で影響に差があるのか」**について、もう一歩踏み込んで解説していきます。
喫煙は結腸癌と直腸癌で影響に差があるのか
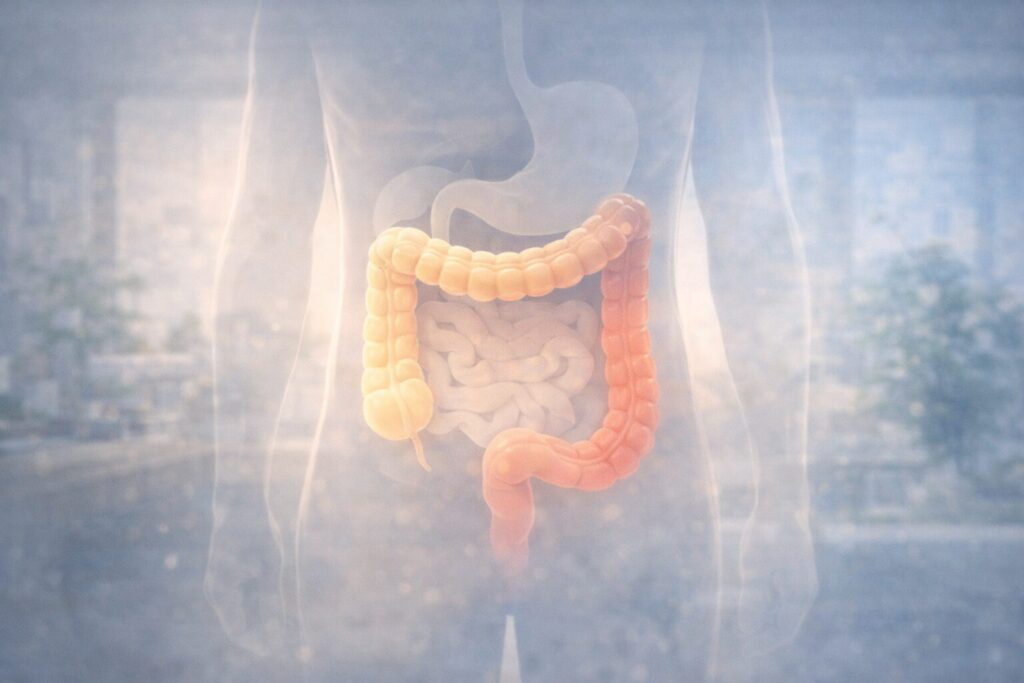
● 結腸と直腸の違いをやさしく整理
● 研究データから見た影響の傾向
● 直腸癌サバイバーの体験から感じたこと
「同じ大腸癌なのに、結腸と直腸で何が違うの?」

喫煙リスクを調べていくと、こうした疑問に行き着く方も多いと思います。
実は近年、喫煙の影響は結腸癌と直腸癌で“少し違う出方をする可能性”があると考えられるようになってきました。
結腸と直腸の違いをやさしく整理
まずは前提として、結腸と直腸の違いを簡単に整理しておきましょう。
同じ大腸でも、
- 働き
- 環境
- 血管や神経の分布
が異なるため、外部からの影響の受け方にも差が出ると考えられています。
研究データから見た影響の傾向
疫学研究を総合すると、次のような傾向が報告されることがあります。
これは、
- 喫煙による有害物質が胆汁と混ざりやすい
- 腸内細菌叢(腸内フローラ)への影響が結腸で強く出やすい
といった理由が考えられています。

ここで、喫煙との関連性について簡単に比較してみます。
| 部位 | 喫煙との関連性 | 考えられている理由 |
|---|---|---|
| 結腸癌 | やや強い傾向 | 腸内環境・胆汁の影響 |
| 直腸癌 | 弱〜中等度 | 血流・局所環境の違い |
※あくまで「傾向」であり、個人差が大きい点は忘れてはいけません。
直腸癌サバイバーの体験から感じたこと

私は直腸癌を経験しましたが、当時は「喫煙との関連」をほとんど意識していませんでした。
むしろ、
といった要因ばかりを考えていた記憶があります。
ただ、喫煙歴を振り返ると、
- 長期間続いていたこと
- 体調が悪くても吸っていた時期があったこと
など、無視できない積み重ねがあったのも事実です。
結腸・直腸どちらであっても言えるのは、
「影響が強い・弱い」よりも、
“ゼロではない”という認識を持つことが大切だということです。
―――
次は、**「喫煙が大腸癌を引き起こすと考えられている仕組み」**について、もう少し医学的な視点からわかりやすく解説していきます。
喫煙が大腸癌を引き起こすと考えられている仕組み
● タバコに含まれる発がん性物質の影響
● 腸内環境・炎症・DNA損傷との関係
● 肺だけでなく腸にも影響が及ぶ理由
「タバコを吸うと、どうして腸のがんにつながるの?」
ここは多くの方が一番イメージしにくい部分かもしれません。
ですが、近年の研究で、**喫煙が腸に影響を及ぼす“いくつかの経路”**が少しずつ見えてきています。

難しい話になりすぎないよう、ポイントを絞って整理します。
タバコに含まれる発がん性物質の影響
タバコの煙には、ニトロソアミン類やベンゾ[a]ピレンなど、強い発がん性を持つ物質が含まれています。
これらは、
という経路をたどります。
つまり、**腸は「最後に有害物質が集まりやすい場所」**とも言えるのです。
この過程で、腸の粘膜細胞が長期間さらされることで、がん化のリスクが高まる可能性があると考えられています。
腸内環境・炎症・DNA損傷との関係
喫煙の影響は、発がん性物質だけではありません。
といった点も指摘されています。
特に腸は、
- 細胞の入れ替わりが非常に早い
- その分、DNA複製の回数も多い
という特徴があります。
そこに喫煙によるダメージが加わると、
小さな傷が修復されないまま積み重なる
という状態が起こりやすくなるのです。
肺だけでなく腸にも影響が及ぶ理由

「でも、煙は肺で止まるんじゃないの?」
そう思う方も多いと思います。
実際には、
といった理由から、腸は**“影響が現れやすい臓器”**のひとつとされています。
私自身、直腸癌の経験後にこの仕組みを知り、
「静かに、でも確実に体に負担をかけていたのかもしれない」
と実感するようになりました。
重要なのは、
- 仕組みを知って必要以上に怖がらないこと
- でも、無関係だと思い込まないこと
です。
―――
次は、**「受動喫煙でも大腸癌リスクは高まるのか」**について、家族や周囲の環境という視点から解説していきます。
受動喫煙でも大腸癌リスクは高まるのか

● 受動喫煙の定義と影響範囲
● 家族や職場環境との関係
● 避けるためにできる現実的な工夫
「自分は吸っていないから大丈夫」

そう思っている方にこそ、一度立ち止まって考えてほしいのが受動喫煙です。
実は、本人が吸わなくても、周囲の環境によってタバコの影響を受ける可能性があることが分かってきています。
受動喫煙の定義と影響範囲
受動喫煙とは、
他人が吸ったタバコの煙を意図せず吸い込んでしまうことを指します。
具体的には、
このうち、副流煙は発がん性物質の濃度が高いことも知られています。
受動喫煙で体に入る量は、能動喫煙より少ないものの、
- 長期間
- 繰り返し
- 密閉された空間で
続くと、影響が無視できなくなる可能性があります。
家族や職場環境との関係
研究では、受動喫煙と大腸癌の関係についても調査が行われています。
特に影響が指摘されやすいのは、
といったケースです。
結果としては、
- 明確な因果関係とまでは言えない
- ただし、リスク上昇の可能性を示す報告がある
という位置づけになります。

ここで大切なのは、
「受動喫煙=即がんになる」ではない
という点です。
ただ、
という点で、心理的にも身体的にも負担になりやすいのが特徴です。
避けるためにできる現実的な工夫
完全に避けるのが難しい場合でも、できる工夫はあります。
特に家族間では、
「我慢する」よりも
「情報を共有する」
ことが大切だと感じています。
私自身、病気を経験してから、
「吸う人・吸わない人の問題ではない」
という視点を持つようになりました。
受動喫煙は、
本人の意思とは関係なく生じるリスクです。
だからこそ、気づいたときに少しずつ環境を整えていくことが、将来の安心につながります。
―――
次は、**「体験者として伝えたい『喫煙とがんリスクの現実』」**について、より個人的な視点も交えながらお話しします。
体験者として伝えたい「喫煙とがんリスクの現実」

● 直腸癌サバイバーとしての実感
● 転移性肺癌を経験して感じたこと
● 後悔を減らすために今できる選択
ここまで、喫煙と大腸癌の関係を医学的・統計的な視点から整理してきました。

この章では少し立場を変えて、直腸癌サバイバーとして、そして転移性肺癌を経験した当事者として感じていることを、率直にお伝えします。
直腸癌サバイバーとしての実感
直腸癌と診断された当時、正直に言うと
「なぜ自分が?」
という気持ちが強くありました。
喫煙歴はありましたが、
そんな理由で、自分だけが特別にリスクが高いとは思っていなかったのです。
しかし治療を終え、時間が経って振り返ると、
- 長年の生活習慣
- 小さな選択の積み重ね
が、静かに影響していたのかもしれないと感じるようになりました。
転移性肺癌を経験して感じたこと
禁煙してしばらく経った頃、
「もうタバコの影響は抜けただろう」
そんな油断が心のどこかにありました。
その矢先に経験した転移性肺癌。

この出来事は、私にとって大きな転機でした。
もちろん、
と断定することはできません。
ただ、
- リスクは“ゼロか100か”ではない
- 時間差で表に出てくることがある
という現実を、身をもって知ることになりました。
後悔を減らすために今できる選択
過去を振り返れば、
「あのときやめていれば」
と思う瞬間は正直あります。
でも、同時に感じているのは、
ということです。
喫煙に限らず、
- 検診を受ける
- 生活習慣を少し見直す
- 気になったことを放置しない
こうした行動は、結果が見えなくても意味があると、今は心から思えます。
この記事を読んでいる方には、
「怖がらせたい」わけでも
「責めたい」わけでもありません。
ただ、
知らなかったことで後悔してほしくない
それだけです。
―――
次は、**「喫煙歴がある人が今からできる大腸癌対策」**について、具体的で現実的な方法をまとめていきます。
喫煙歴がある人が今からできる大腸癌対策

● 検診・内視鏡検査との向き合い方
● 生活習慣の中で意識したいポイント
● 禁煙を続けるための考え方と支え
「過去に吸っていた事実は変えられない」
それは多くの方が感じている現実だと思います。
ですが、医療の現場では**“過去よりも、これからをどう守るか”**が何より大切にされています。

ここでは、喫煙歴がある方だからこそ意識しておきたい、現実的で続けやすい対策を整理します。
検診・内視鏡検査との向き合い方
喫煙歴がある人にとって、検診は最大の味方です。
特に大腸癌は、早期発見できれば治療の選択肢が広がる病気でもあります。
意識したいポイントは次の通りです。
「何もなかったら無駄になるのでは?」と思うかもしれませんが、
何もないと確認できること自体が安心材料になります。
生活習慣の中で意識したいポイント
禁煙以外にも、喫煙による影響を少しずつ和らげる工夫はあります。
これらは単独で「がんを防ぐ」ものではありませんが、
腸内環境を整え、炎症を抑える方向に働く可能性があります。

完璧を目指す必要はありません。
「できるところから一つずつ」で十分です。
禁煙を続けるための考え方と支え
すでに禁煙している方も、これから考えている方も、共通して大切なのは**“続け方”**です。
- 「一生吸わない」と考えすぎない
- 「今日吸わない」を積み重ねる
- 吸いたくなった理由を責めずに整理する
私自身、
「また吸いたい」と思ったタイミングがありました。
その矢先に起きた出来事が、結果的に禁煙を続ける強い理由になったのも事実です。
禁煙は意志の強さだけでなく、
- 環境
- 支援
- 情報
に助けられる側面も大きいものです。
医療機関の禁煙外来や、市販の補助薬を頼ることも、
決して弱さではありません。
「喫煙歴があるから不安」ではなく、
「喫煙歴があるから、今できる対策を知っている」
そう捉え直せたとき、未来への見え方は少し変わってきます。
総括とまとめ

🔵 こ大腸癌と喫煙リスクの関係について、研究データと体験者の視点を交えながら整理
🔵 喫煙は大腸癌に「強い原因」とまでは言えないものの、長期間・高頻度で続くことでリスクが高まる可能性があることが分かっている
🔵 禁煙は過去を消す魔法ではないが、これ以上リスクを積み上げないための確かな一歩になる
🔵 結腸癌と直腸癌では影響の出方に差がある可能性があり、いずれにしても「無関係ではない」と理解しておくことが大切
🔵 検診や生活習慣の見直しは、結果が見えなくても将来の安心につながる行動であり、やらないままでいるより少し得をする選択と言える
🔵 喫煙歴があっても、今からできることは必ずあります!今日の小さな選択が、これからの時間をより穏やかに過ごす土台になっていくでしょう
私のYouTubeチャンネルもよろしくです!↓


※当サイトではアフィリエイト広告を利用しています