心電図の結果を見て、「狭心症と心筋梗塞はどう違うの?」「ST上昇・ST低下って何を意味しているの?」と不安になったことはありませんか。
専門用語が多く、医師の説明だけでは理解しきれないと感じる方も少なくありません。

この記事では、狭心症と心筋梗塞の違いを心電図や症状の視点からやさしく整理し、検査結果をどう受け止めればよいのかを″経験者目線″含め解説します。
まずは正しい知識を知るところから、一緒に不安をほどいていきましょう。
この記事のポイント
① 狭心症と心筋梗塞は、心電図に現れる変化と緊急性が大きく異なる
② ST上昇・ST低下は「病名の確定」ではなく体からの重要なサイン
③ 心電図は種類ごとに役割があり、組み合わせて判断される
④ 迷ったときは早めの受診が、結果的に安心につながりやすい

筆者:癌サバイバーきのじー
2014:直腸ガン宣告〜、2016:一時ストーマ閉鎖手術〜以後排便障害で日々奮闘中、2022:狭心症心臓カテーテル手術、2025:肺がん転移と心筋梗塞。体はガタガタですがお酒と食べることは大好き。その昔トランペットとサラリーマンやってました。
★<詳しいプロフはこちら>
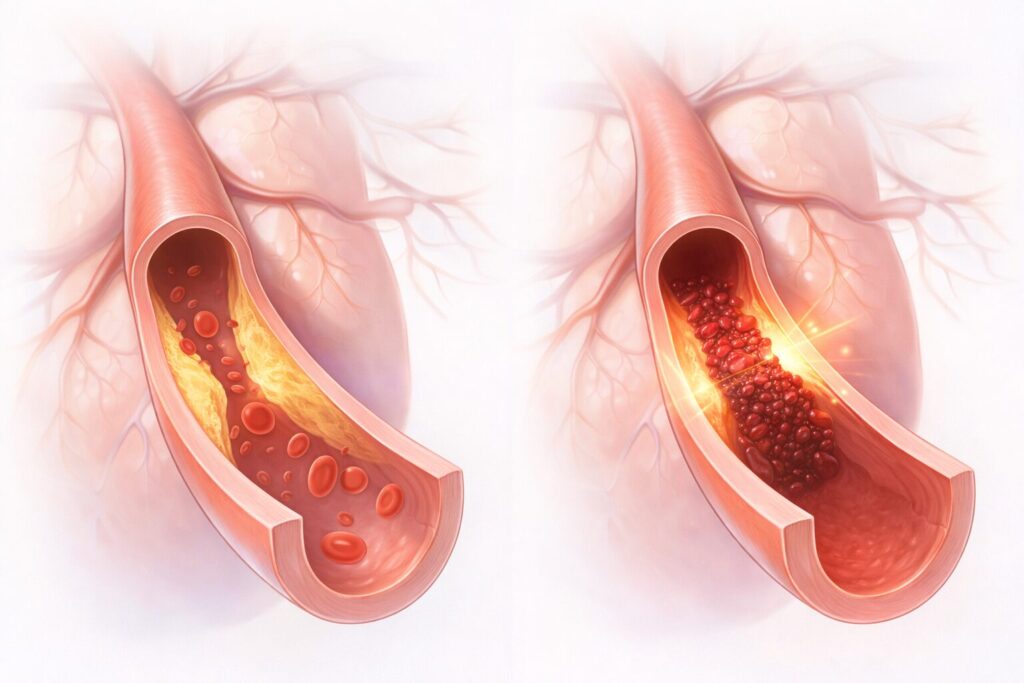
そもそも狭心症と心筋梗塞は何が違う病気なのか
● 狭心症とはどんな状態?
● 心筋梗塞とはどんな状態?
● 血管の「一時的な狭さ」と「完全に詰まる」違い
「狭心症と心筋梗塞は似た病気なの?」と感じている方はとても多いです。
どちらも胸の痛みや違和感をきっかけに見つかることが多く、検査として心電図が使われる点も共通しています。ただし、心臓の中で起きている状態は大きく異なります。

ここではまず、両者の違いを“仕組み”からやさしく整理していきます。
狭心症とはどんな状態?
狭心症は、心臓の筋肉(心筋)に一時的に血液が足りなくなる状態です。
多くの場合、心臓を養う冠動脈が動脈硬化などで狭くなり、運動やストレスがかかったときに血流が追いつかなくなります。
特徴としてよく見られるのは次のような点です。
この段階では、心筋そのものが壊れているわけではありません。
血流が回復すれば、心臓の細胞は元の状態に戻れる可能性があります。
心筋梗塞とはどんな状態?
一方、心筋梗塞は、冠動脈が突然ほぼ完全に詰まり、心筋が壊死してしまう状態です。
血栓(血のかたまり)が原因になることが多く、発症すると時間との勝負になります。
心筋梗塞の特徴は次の通りです。

一度壊死した心筋は元には戻らないため、できるだけ早く血流を再開させる治療が必要になります。
血管の「一時的な狭さ」と「完全に詰まる」違い
狭心症と心筋梗塞の違いを、血管の状態で整理すると理解しやすくなります。
| 項目 | 狭心症 | 心筋梗塞 |
|---|---|---|
| 冠動脈の状態 | 狭くなっているが通っている | ほぼ完全に詰まっている |
| 血流 | 一時的に不足 | 長時間止まる |
| 心筋へのダメージ | 原則として可逆的 | 不可逆的(壊死) |
| 緊急性 | 症状次第 | 非常に高い |
| 治療の目的 | 血流を保つ・予防 | 命を守る・心筋を救う |
この違いが、後に説明する**心電図の変化(ST低下・ST上昇)**にも強く関係してきます。
このパートのミニまとめ
次は、実際に心電図で何がどう違って見えるのかを、できるだけ専門用語を噛み砕きながら解説していきます。
狭心症と心筋梗塞で心電図はどう変わるのか

● 心電図で何を見ているのか(波形の基本)
● 狭心症で見られやすい心電図の変化
● 心筋梗塞で見られやすい心電図の変化
● 狭心症と心筋梗塞の心電図所見の整理
心電図は「心臓の電気の流れ」を波形として記録する検査です。
ですが、初めて結果を見たときに「このギザギザは何を意味しているの?」と戸惑う方はとても多いと思います。

ここでは、狭心症と心筋梗塞で心電図にどんな違いが現れやすいのかを、順を追って整理していきます。
心電図で何を見ているのか(波形の基本)
心電図は、心臓が拍動する際に発生する微弱な電気信号を記録したものです。
代表的な波形には次のような意味があります。
この中でも、**狭心症や心筋梗塞で特に注目されるのが「ST部分」**です。
STは、心筋が酸素を必要としている状態を反映しやすい区間とされています。
狭心症で見られやすい心電図の変化
狭心症では、安静時の心電図が正常に見えることも少なくありません。
これは、症状が出ていないときは血流がある程度保たれているためです。
ただし、次のような場面では変化が出ることがあります。
代表的な変化としては、
- ST低下
- T波の平坦化や陰転
などが挙げられます。

これらは「心筋が一時的に酸素不足になっている可能性」を示唆しますが、必ずしも常に出るわけではない点が重要です。
心筋梗塞で見られやすい心電図の変化
心筋梗塞では、心電図に比較的はっきりした異常が現れることが多いです。
特に発症直後から数時間以内は、心電図が診断の大きな手がかりになります。
代表的な所見には、
- ST上昇
- 異常Q波の出現
- T波の大きな変化
などがあります。
ST上昇は、心筋が深刻なダメージを受けている可能性を示すサインとして、緊急対応の判断材料になります。
狭心症と心筋梗塞の心電図所見の整理
ここで、心電図上の違いを簡単に整理してみます。
| 観点 | 狭心症 | 心筋梗塞 |
|---|---|---|
| 安静時心電図 | 正常なことも多い | 異常が出やすい |
| 主なST変化 | ST低下 | ST上昇 |
| 変化の持続 | 一時的 | 持続的になりやすい |
| 緊急性 | 状況次第 | 非常に高い |
| 追加検査 | 負荷心電図・ホルター | 血液検査・緊急治療 |
このように、**同じ心電図でも「いつ・どの状態で記録したか」**によって意味が大きく変わります。
このパートのミニまとめ
次は、ここで何度も出てきた**「ST上昇」と「ST低下」そのものの意味**を、さらに噛み砕いて解説していきます。
ST上昇とST低下は何を意味しているのか

● ST部分とはどこを指すのか
● ST低下が示す「心筋の酸素不足」
● ST上昇が示す「緊急性の高い状態」
● ST変化を見るときの大切な視点
心電図の説明を受ける中で、「STが上がっています」「STが下がっています」と言われても、正直よく分からない…という声はとても多いです。

ここでは、STとは何なのか、そしてST上昇・ST低下が体の中で何を示しているのかを、できるだけイメージしやすく整理していきます。
ST部分とはどこを指すのか
心電図の波形の中で、ST部分とはQRS波(心室が収縮した直後)からT波が始まるまでの平らな部分を指します。
このST部分は、
という、心筋がとてもデリケートな状態を反映しています。
そのため、血流や酸素供給の影響を受けやすい場所と考えられています。
ST低下が示す「心筋の酸素不足」
ST低下は、心筋が一時的に酸素不足になっている可能性を示唆する所見です。
狭心症でよく話題にされるのがこのST低下です。
ST低下が起こりやすい場面には、次のようなものがあります。
- 運動や階段昇降時
- 精神的な緊張が強いとき
- 血圧や脈拍が上がったとき
この状態では、
といったイメージになります。

ただし注意点として、ST低下=必ず狭心症ではありません。
貧血、電解質異常、薬の影響などでも見られることがあり、他の情報とあわせて判断される所見です。
ST上昇が示す「緊急性の高い状態」
ST上昇は、心筋に強いダメージが及んでいる可能性を示す重要なサインです。
特に心筋梗塞の初期では、ST上昇が診断と緊急治療の判断材料になります。
ST上昇が意味する状態としては、
といった、時間との勝負の状況が考えられます。
そのため、胸痛などの症状とST上昇が同時に見られる場合、迷わず緊急対応が取られることが一般的です。
ST変化を見るときの大切な視点
ST上昇・ST低下を見るとき、医師は次の点を総合的に判断しています。
- 症状があるかどうか
- いつの心電図か(安静時・発作時)
- どの誘導に変化が出ているか
- 血液検査や画像検査の結果
つまり、心電図だけで全てが決まるわけではありません。
「STが少し下がっている」「上がっている気がする」と言われても、過度に一喜一憂しすぎないことも大切です。
このパートのミニまとめ
次は、症状の違いから狭心症と心筋梗塞をどう見分けていくかについて、体感的なポイントを中心に解説していきます。
症状の違いから考える狭心症と心筋梗塞の見分け方

● 胸痛の出方・続く時間の違い
● 冷や汗・吐き気・息苦しさの意味
● 症状が軽くても注意が必要なケース
● 症状の違いを整理してみる
心電図の話を聞く前に、「そもそも体の感じ方が違うのでは?」と疑問に思う方も多いと思います。
実際、狭心症と心筋梗塞では症状の出方や続き方に違いがあることが多いです。

ただし個人差も大きいため、「典型例を知っておく」ことが安心につながります。
胸痛の出方・続く時間の違い
狭心症と心筋梗塞の大きな違いのひとつが、痛みの持続時間です。
狭心症では、
- 胸が締めつけられる、押される感じ
- 数分〜10分程度でおさまる
- 休憩すると楽になることが多い
といった特徴があります。
一方、心筋梗塞では、
という傾向が見られます。
ただし、「必ずこの通りになる」とは限らず、高齢の方や糖尿病がある方では痛みが軽いケースもあります。
冷や汗・吐き気・息苦しさの意味
心筋梗塞では、胸痛以外の症状が同時に出ることがあります。
- 冷や汗が止まらない
- 吐き気や嘔吐
- 強い息苦しさ
- 強い不安感

これらは、体が強いストレス状態に陥っているサインとも考えられています。
狭心症でも息苦しさを感じることはありますが、
冷や汗や吐き気を強く伴う場合は、より慎重な判断が必要になります。
症状が軽くても注意が必要なケース
注意したいのは、「強い痛みがない=安心」とは言い切れない点です。
例えば、
といった症状が、心筋梗塞のサインとして現れることもあります。
特に、これまでに狭心症や心臓の治療歴がある方は、軽い症状でも早めに相談することが大切です。
症状の違いを整理してみる
症状面の違いを、簡単に表にまとめてみます。
| 観点 | 狭心症 | 心筋梗塞 |
|---|---|---|
| 痛みの強さ | 軽〜中等度が多い | 強いことが多い |
| 持続時間 | 数分〜10分程度 | 20分以上続くことが多い |
| 安静での改善 | 改善しやすい | 改善しにくい |
| 冷や汗・吐き気 | 少なめ | 伴うことが多い |
| 痛みの部位 | 胸中心 | 胸+肩・背中など |
このパートのミニまとめ
次は、安静時心電図と負荷心電図がどう使い分けられているのかを解説していきます。
安静時心電図と負荷心電図はどう使い分けられるのか

● 安静時心電図でわかること・わからないこと
● 負荷心電図が必要になるケース
● 検査結果が「正常」と言われても安心しきれない理由
● 心電図検査の使い分けを整理する
「心電図は異常なしと言われたのに、症状があるのはなぜ?」
これは、狭心症の診療でとてもよく聞かれる疑問です。実は、心電図には種類があり、目的によって使い分けられています。

ここでは安静時心電図と負荷心電図の違いを整理します。
安静時心電図でわかること・わからないこと
安静時心電図は、ベッドに横になって、安静な状態で数十秒〜数分記録する検査です。
わかることとしては、
があります。
一方で、次のような限界もあります。
- 狭心症発作が起きていないと異常が出にくい
- 一時的な血流低下は捉えにくい
- 日常生活中の変化は分からない
そのため、「安静時が正常=問題なし」とは言い切れないのが実情です。
負荷心電図が必要になるケース
負荷心電図は、運動や薬で心臓に負荷をかけながら心電図を記録する検査です。
よく行われるのは、
- トレッドミル(歩行)
- エルゴメーター(自転車)
などです。
負荷心電図が役立つのは、
といったケースです。

運動中にST低下や症状が再現されるかを見ることで、狭心症の可能性を評価します。
検査結果が「正常」と言われても安心しきれない理由
負荷心電図にも限界はあります。
そのため、症状や背景によっては、
- ホルター心電図
- 心エコー
- 冠動脈CT
- 心臓カテーテル検査
などが組み合わせて検討されます。
心電図検査の使い分けを整理する
ここで、心電図検査の特徴を簡単にまとめます。
| 検査 | 主な目的 | 向いているケース |
|---|---|---|
| 安静時心電図 | 不整脈・明らかな異常 | 定期検査・急性症状 |
| 負荷心電図 | 狭心症の評価 | 動作時に症状が出る |
| ホルター心電図 | 日常生活の記録 | 不規則な症状・不整脈 |
このパートのミニまとめ
次は、ホルター心電図で何が分かるのかを、日常生活との関係から詳しく見ていきます。
ホルター心電図とは?24時間心電図で何がわかるのか

● ホルター心電図の仕組み
● 狭心症・不整脈との関係
● 日常生活中の異変を捉えるメリット
● ホルター心電図で分かること・分からないこと
「検査のときは異常が出なかったけれど、家に帰ると調子が悪い」
そんな経験をしたことがある方にとって、ホルター心電図はとても意味のある検査です。

ホルター心電図は、日常生活の中で起こる心臓の変化を長時間記録するための心電図です。
ホルター心電図の仕組み
ホルター心電図は、小型の記録装置と電極を体に装着し、24時間(場合によっては48時間以上)連続で心電図を記録します。
検査中は、
といった形で行われます。
病院のベッド上ではなく、「いつもの生活」が検査環境になる点が最大の特徴です。
狭心症・不整脈との関係
ホルター心電図が特に力を発揮するのは、次のようなケースです。
- 胸の違和感が不定期に出る
- 動いたときや夜間に症状がある
- 動悸・めまい・ふらつきがある
- 不整脈が疑われている
狭心症の場合、発作が起きたタイミングで、
が記録されることがあります。
また、不整脈では、
といった変化を、自覚症状と照らし合わせて評価できる点が大きなメリットです。
日常生活中の異変を捉えるメリット

ホルター心電図の強みは、「点」ではなく「線」で心臓を見ることにあります。
- 安静時心電図:その瞬間の状態
- 負荷心電図:人工的に作った負荷
- ホルター心電図:自然な生活の流れ
という違いがあります。
特に、
- 夜間や早朝に異常が出る
- ストレスや疲労が関係している
- 症状が毎日起こらない
といった場合、ホルター心電図が診断の手がかりになることがあります。
ホルター心電図で分かること・分からないこと
整理すると、次のようになります。
| 観点 | 分かること | 分かりにくいこと |
|---|---|---|
| 不整脈 | 種類・頻度・時間帯 | 原因の特定 |
| 狭心症 | 発作時のST変化 | 軽微な血流低下 |
| 心拍数 | 日内変動 | 血管の形状 |
| 症状との関連 | 自覚症状との一致 | 症状が出ない日の評価 |
このパートのミニまとめ
次は、心筋梗塞が疑われるときにどう行動すべきか、受診や救急の目安について解説します。
心筋梗塞が疑われるときの緊急対応と受診の目安

● すぐ救急要請すべき症状
● 我慢してはいけないサイン
● 早期受診が予後に与える影響
● 「救急車を呼ぶのは大げさ?」と迷ったときに
ここまで読んで、「もしこれが心筋梗塞だったらどうすればいいのだろう」と不安になった方もいらっしゃるかもしれません。
心筋梗塞は、迷っている時間が長くなるほど心臓へのダメージが大きくなりやすい病気です。

だからこそ、「受診の目安」をあらかじめ知っておくことが安心につながります。
すぐ救急要請すべき症状
次のような症状がある場合は、ためらわずに救急車を呼ぶことが大切です。
これらは、心筋梗塞の可能性を否定できないサインと考えられます。
我慢してはいけないサイン
「もう少し様子を見よう」「病院に行くほどではないかも」と我慢してしまう方は少なくありません。
ですが、次のような背景がある場合は、症状が軽くても注意が必要です。
これらに当てはまる方は、小さな違和感でも早めに医療機関へ相談することが安全側の判断になります。
早期受診が予後に与える影響

心筋梗塞の治療では、「どれだけ早く血流を再開できるか」が重要です。
- 受診が早い → 心筋のダメージが少なく済む可能性
- 受診が遅い → 心不全や不整脈のリスクが高まる
という傾向が知られています。
実際には、
- 心電図
- 血液検査
- 心臓カテーテル検査
などを総合して診断・治療方針が決まりますが、**そのスタートラインに立つためには「早く受診すること」**が欠かせません。
「救急車を呼ぶのは大げさ?」と迷ったときに
多くの医療現場では、
「結果的に心筋梗塞でなかったとしても、早く来てくれた方がいい」
と考えられています。
救急車を呼ぶか迷ったときは、
- 痛みの強さ
- 症状の持続時間
- いつもと違う感覚かどうか
を基準に、「少しでもおかしい」と感じたら行動することが、自分の心臓を守る選択になります。
このパートのミニまとめ
次は、心電図がよく分からなくて不安な方へ伝えたい大切な考え方についてお話しします。
心電図がわからなくて不安な人へ伝えたい大切なこと

● 心電図は「単独で判断しない」検査
● 医師に聞いてもいい質問の例
● 不安を抱え込まないための考え方
● 心電図との上手な付き合い方
ここまで読み進めて、「やはり心電図は難しい」「専門用語が多くて不安になる」と感じた方もいらっしゃると思います。
その感覚はとても自然なものです。

心電図は、医療者にとっても“単独では判断しきれない検査”であり、分からなくて当然なのです。。
心電図は「単独で判断しない」検査
心電図は重要な検査ですが、それだけで病気がすべて決まるわけではありません。
医師が判断するときは、
を必ず総合的に見ています。
そのため、
- 「心電図は正常だけど症状がある」
- 「軽い異常があるけど問題ないと言われた」
といったケースも珍しくありません。
これは見落としではなく、情報を組み合わせた結果としての判断であることが多いのです。
医師に聞いてもいい質問の例
診察の場で遠慮してしまう方も多いですが、次のような質問は決して失礼ではありません。

こうした質問を通して、自分なりの理解が深まると不安はかなり和らぎます。
不安を抱え込まないための考え方
心臓の病気を経験すると、
- 小さな動悸が気になる
- 胸の違和感に敏感になる
- 心電図の言葉が頭から離れない
といった状態になることがあります。
これは「気にしすぎ」ではなく、体が自分を守ろうとしている反応とも言えます。
大切なのは、
- 不安を一人で抱え込まない
- 気になることは医療者に伝える
- 検査や通院を“安心材料”として活用する
という姿勢です。
心電図との上手な付き合い方
心電図は、「怖いもの」ではなく、体からのメッセージを読み取る道具です。
- 変化がある → 早めに気づける
- 変化がない → 安心できる材料になる
どちらの結果であっても、あなたの健康を守るための情報であることに変わりはありません。
このパートのミニまとめ
総括とまとめ

🔵 狭心症と心筋梗塞の違いを心電図・症状・検査の視点からわかりやすく整理
🔵 悩みの本質は、「心電図の言葉が分からないこと」よりも、自分の体に起きている変化をどう受け止めればいいのか分からない不安にある
🔵 ST低下・ST上昇といった所見は、単独で結論を出すものではなく、症状や他の検査と組み合わせて判断されるサイン
🔵 安静時心電図・負荷心電図・ホルター心電図は、それぞれ役割が異なり、状況に合った検査を選ぶことで安心材料が増える可能性がある
🔵 「もう少し様子を見よう」と我慢するより、早めに相談することで結果的にリスクを減らせることもあると知っておくと心が軽くなる
🔵 心電図は怖い検査ではなく、**これからの生活を安心して送るための“道しるべ”**として、前向きに付き合っていけるもの
私のYouTubeチャンネルもよろしくです!↓


※当サイトではアフィリエイト広告を利用しています